Votre état nécessite la mise en place d’une Prothèse totale de Genou (PTG) ou partielle/unicompartimentaire (PUC).
Le Dr Yves ROUXEL peut vous proposer de faire appel à une technologie couplant assistance informatique et assistante robotique lors de votre opération.
C’est une nouveauté pour 2026, possible désormais à la Clinique des Lilas (groupe Almaviva, premier groupe équipé de cette technologie en Ile de France), sans surcout supplémentaire.
Le Dr Yves ROUXEL suit ainsi une tendance qui sera la norme dans 5 à 10 ans.
La précision du robot, associée à l’expertise du chirurgien spécialisé, sont un gage de fiabilité pour la mise en place de votre prothèse de genou.
Les avantages maintenant admis sont nombreux : moindre morbidité, meilleure précision du geste avec comme corollaire des effets attendus sur le devenir de la prothèse.
Bref, de quoi sortir du côté « artisanal » en ce qui concerne cette articulation (c’est beaucoup moins vrai sur la hanche depuis la planification, ce d’autant qu’il n’y a pas de ligaments à équilibrer dans le genou…).
Il s’agit donc d’optimiser le service médical rendu par rapport à la technique conventionnelle en espérant avoir un gain sur la récupération, la fonction et la longévité de la prothèse.
Le contexte général :
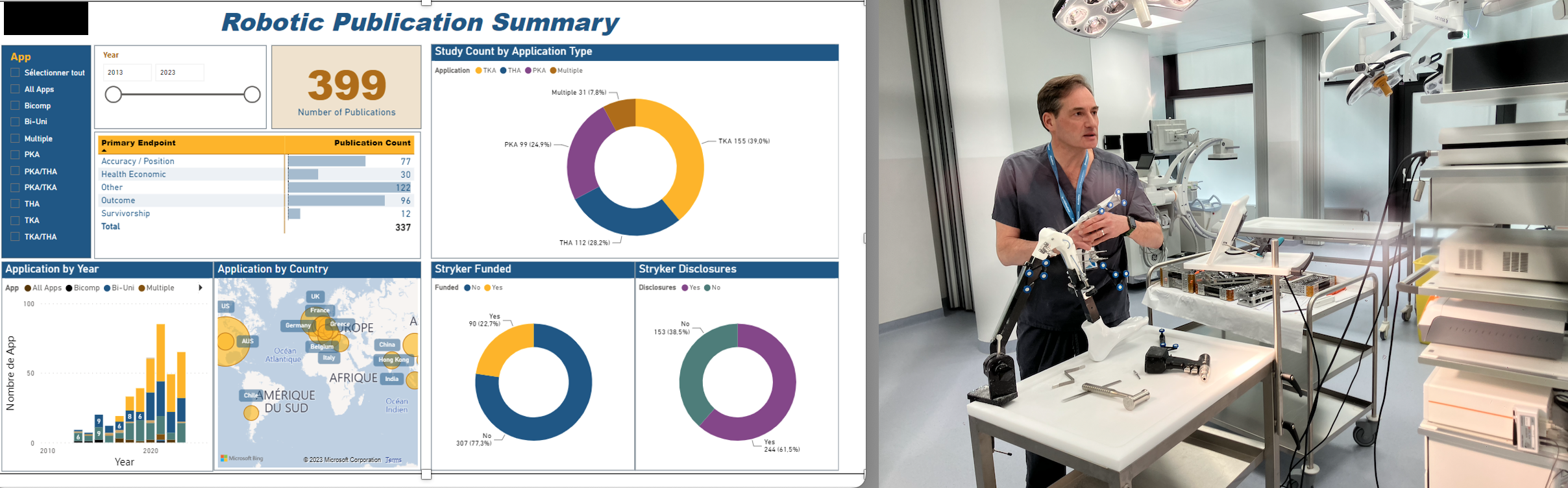
Le nombre de PTG posées en France est en constante augmentation tous les ans : 60 000 en 2008, plus de 100 000 en 2018, pour des patients de plus en plus jeunes désirant parfois refaire du sport…
Désormais, se faire opérer d’une PTG devient aussi courant que de se faire opérer d’une PTH (prothèse totale de hanche).
Cette chirurgie prothétique a globalement 50 ans et les résultats comme les progrès de ces prothèses sont connus :
-le résultat fonctionnel d’une prothèse de genou est inférieur à celui d’une prothèse de hanche (et il n’est pas recommandé de courir) : on n’a pas si souvent un genou « oublié ».
(voir le topo « Qu’attendre de sa prothèse de genou dans la pratique du sport ? », fait en 2024 pour un EPU en marge des Jeux Olympiques : lien ici)
-la récupération est plus longue
-les prothèses de hanche ont progressé depuis 20 ans (implants, planification systématique, méthodes de pose par voie antérieure mini-invasive) : elles ne se luxent plus et ne s’usent pas. Pour le genou, la situation est moins idyllique à moyen et long terme : plus de gêne résiduelle (dans les escaliers), de raideur, d’usure, de descellement, de reprise chirurgicale à mettre sur le compte des composants de la prothèse (qui reproduisent un genou imparfait) et surtout de la méthode de pose (alignement/axe, équilibrage ligamentaire lors de la flexion/extension, trajet de la rotule) : c’est dans ce contexte qu’une assistance informatique et robotique est pertinente !
A terme, il est certain que toutes les prothèses de genou seront posées de cette façon …
Le contexte local :
Le Dr Yves ROUXEL, chirurgien orthopédiste spécialisé (genou/hanche) a passé l’année 2024 à se former à cette nouvelle technologie en France et à l’étranger, pour réussir à proposer ce progrès depuis le 7 janvier 2025 aux Lilas (premières poses).
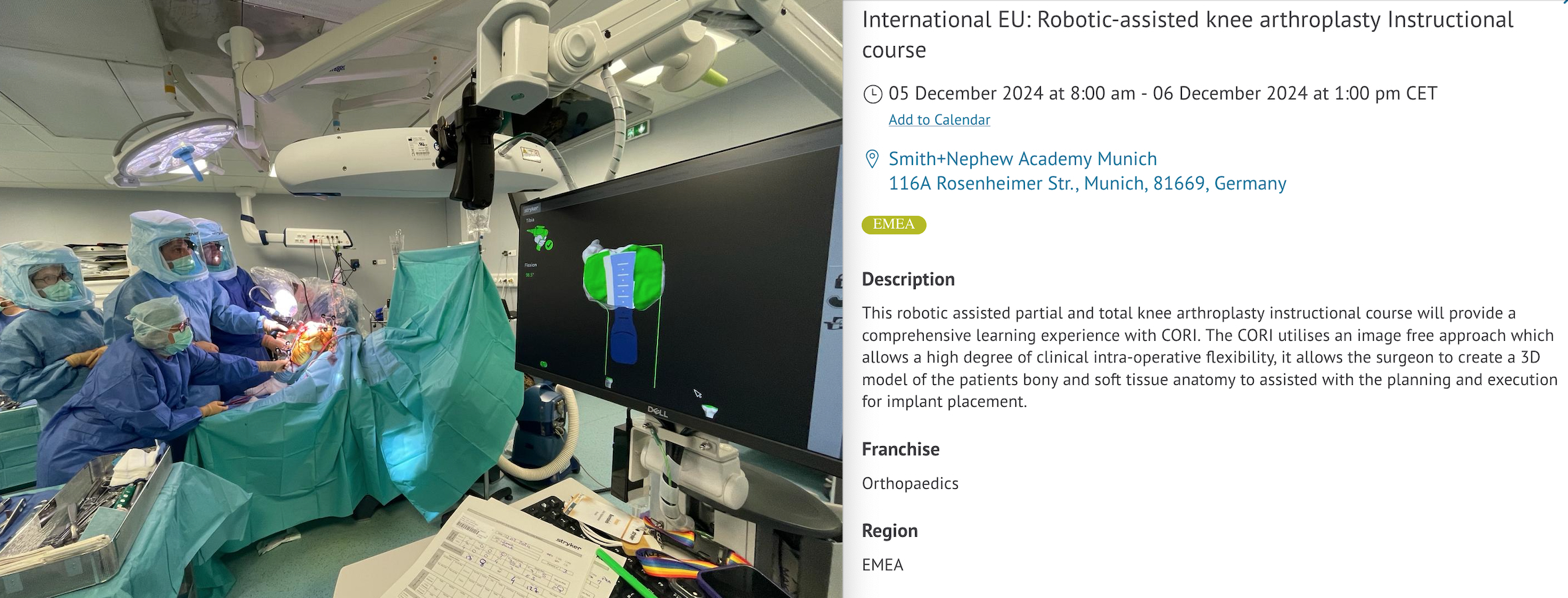
Le choix du robot a été fait, le modèle économique trouvé et désormais une à deux vacations opératoires par mois seront consacrées en 2016 à la mise en place des prothèses de genou avec le robot.

Cela constitue une avancée majeure, après le développement de la chirurgie mini-invasive, la planification systématique et l’utilisation de la navigation (années 2005/2015), l’emploi des guides de coupe, des prothèses sur mesure si nécessaire et le déploiement des protocoles RAAC (récupération améliorée après chirurgie/ séjour court, années 2015/2025).

Qui peut se faire opérer avec le robot ?
Tous les patients porteurs d’une gonarthrose relevant d’un traitement chirurgical par une prothèse de genou sont candidats à une chirurgie avec le robot. Il n’y a absolument aucune contre-indication.
Les protocoles de prise en charge sont exactement les mêmes qu’avec la technique conventionnelle que ce soit au niveau du bilan préopératoire, de l’anesthésie et des suites post opératoires. De même, les patients éligibles à la RAAC (récupération améliorée après chirurgie/ séjour court) le restent.
C’est seulement lors du geste opératoire que les choses changent : l’installation est un peu différente, la voie d’abord est souvent plus petite qu’en chirurgie conventionnelle, le temps opératoire est globalement identique (ce que l’on perd à mettre comme fiches et capteurs puis à effectuer la navigation de la future prothèse est compensé par l’inutilité des guides de pose devant être introduits dans le tibia et le fémur).
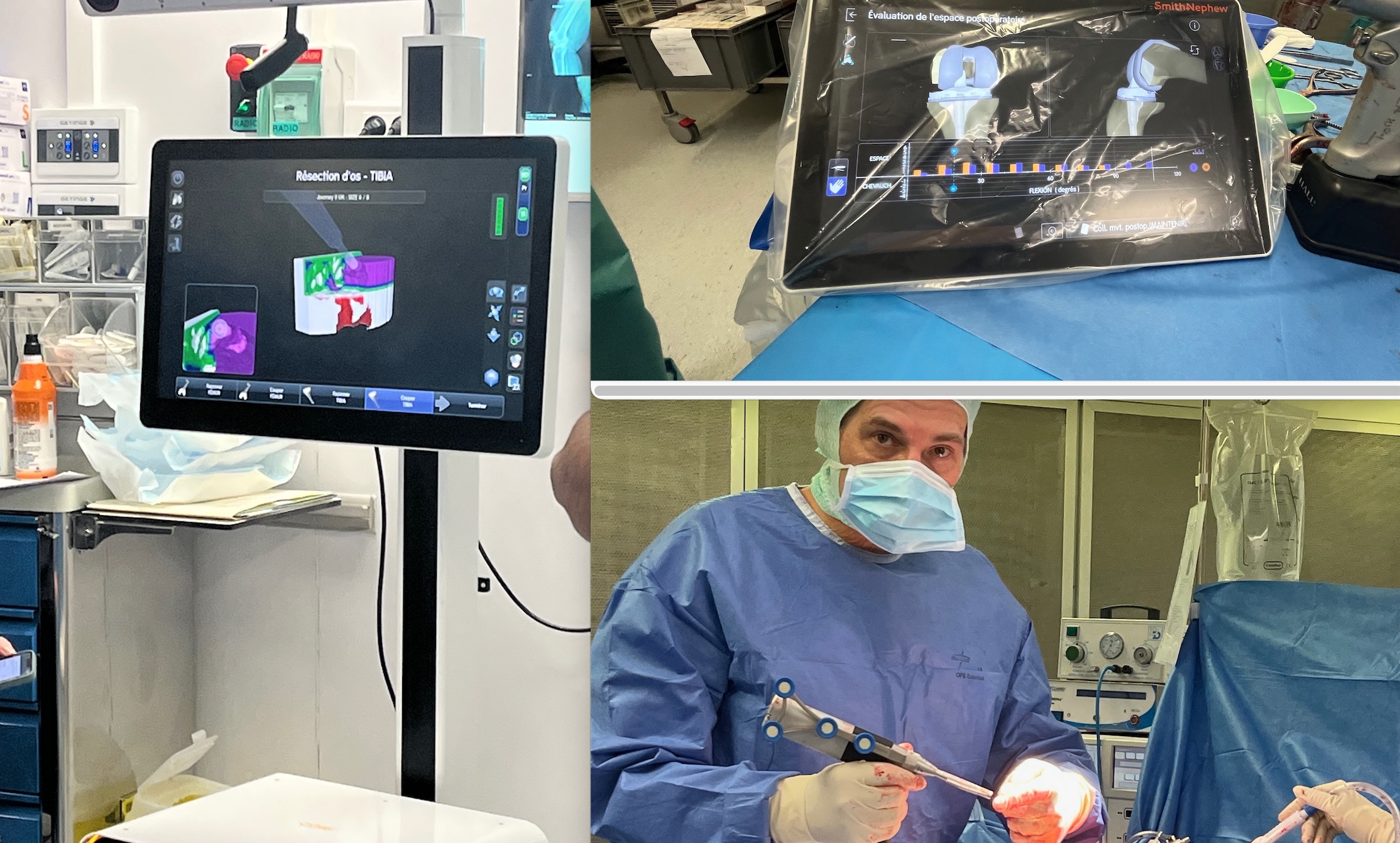
Une fois les réglages validés par le chirurgien ce dernier prend en main la fraise robotisée et fait toutes les coupes osseuses avec une extrême précision.
Il n’y a plus besoin de l’ancillaire utilisé en technique conventionnelle (les guides de pose qui rentrent dans les os et peuvent induire des complications spécifiques), ce qui diminue considérablement le nombre de gestes opératoires, d’instruments, les manipulations et le risque de faute d’asepsie et d’infection.
Il y a un respect total des parties molles qui entourent l’os (tendons, ligaments, artères, nerfs) et l’inutilité des guides de pose expliquent les douleurs post opératoires moindres et la récupération plus rapide.
A noter que c’est le chirurgien et lui seul qui décide et programme comment il positionne la prothèse : la fraise robotisée est là pour exécuter le geste selon les paramètres définis par lui-même, ce n’est pas la machine qui décide…
La valeur ajoutée réside dans la planification de l’acte et dans la précision du geste qui a été décidé en amont lors de la navigation : où on coupe, quelle cinématique et équilibrage des ligaments on veut, ce qui est capital pour le devenir de la prothèse que ce soit une totale ou une partielle +++ (risque majorée de descellement avec les PUC car pose « classique » plus périlleuse…)
Accessoirement, il y a un impact écologique compte tenu de la simplification des instruments et l’inutilité des boites d’ancillaires…
Finalement, cela se solde par une plus grande satisfaction du patient et du chirurgien… (validation scientifique mondiale depuis plusieurs années maintenant, moins de complications c’est prouvé depuis peu!)
Quel est le robot idéal ?
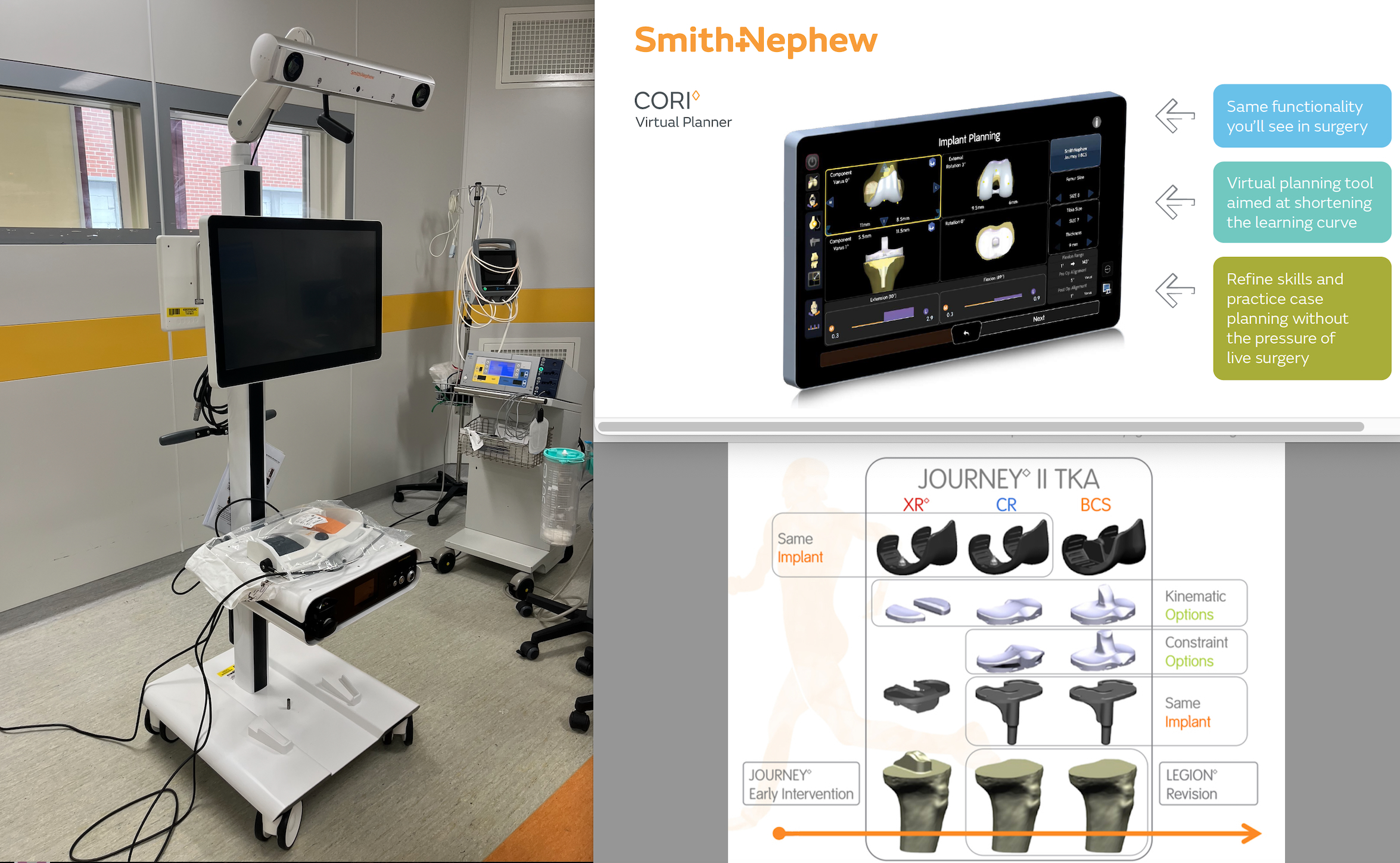
Le cahier des charges est exigeant, mais le Dr Rouxel s’est orienté vers le système qui lui fait retrouver une gamme de prothèses dédiées qu’il a posées durant 15 ans !…
Ce robot est :
– simple d’utilisation
– mobile et non encombrant
– sans scanner préalable
– la prise en mains est intuitive
– l’interface logicielle est conviviale
– le contrôle de l’équilibrage ligamentaire se fait à tous les degrés de flexion
– il permet l’autonomie du chirurgien qui valide toutes étapes
– il est financièrement accessible
Déroulement de la procédure
Cette technologie de pointe repose sur une reconstruction virtuelle en 3D de l’anatomie unique de la personne opérée.
Pour cela il faut mettre des capteurs afin de repérer les segments de membres dans l’espace : cela occasionne donc une à deux incisions supplémentaires mais souvent la technologie robotique permet de réduire la taille de la cicatrice principale.
Pour le patient, c’est tout ce que ça changer visuellement et les suites opératoires s’accompagnent souvent d’une diminution des douleurs et donc d’un temps de récupération plus rapide avec une reprise plus rapide du mode de vie et de l’activité antérieure…
Le chirurgien va ensuite décider quelles tailles d’implants il veut, avec quel positionnement, pour quel axe final et quel équilibrage des ligaments en résultant, en jouant avec le logiciel pour déplacer la prothèse au degré ou millimètre prés.
Une fois le meilleur compromis biomécanique trouvé (c’est la machine qui renseigne sur le résultat de chaque décision de planification), le robot va ensuite suivre à la lettre les indications du chirurgien et rendre le geste plus précis et plus sûr, la fraise ou la scie s’arrêtant si la main du chirurgien décide d’enlever de l’os dans une mauvaise zone !…
Magique !…
Vers une chirurgie personnalisée ?
Le système permet de réaliser un geste plus précis et de pratiquer des interventions moins invasives, moins traumatisantes, plus rapides et plus sécurisées car l’outil du robot qui va couper/fraiser l’os obéit aux commandes du chirurgien et reste dans un périmètre défini.
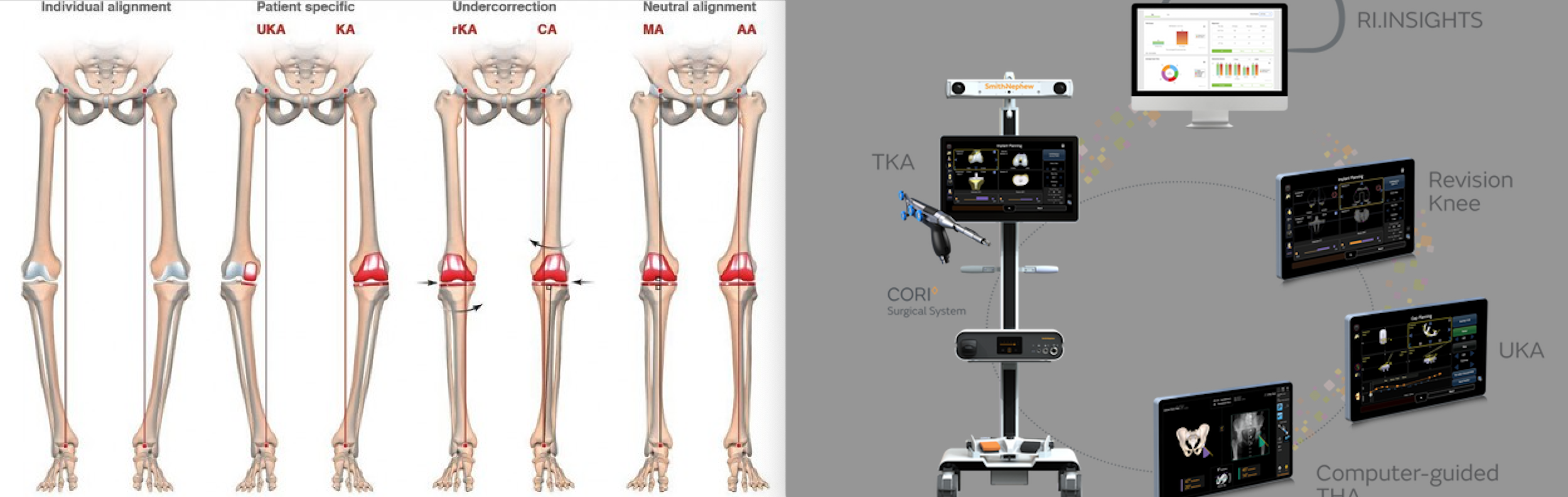
La chirurgie robotique permet une approche plus personnalisée pour chaque patient car avant la pose de la prothèse, un modèle 3D est virtualisé permettant de planifier précisément l’intervention. En effet la cartographie intelligente sans imagerie et l’évaluation des espaces en temps réel sont conçues pour aider à optimiser l’alignement et l’équilibrage.
Cela permet d’adapter la procédure à l’anatomie spécifique et réelle du patient, ce qui est moins possible avec les méthodes traditionnelles.
Nouvelles approches cinématiques et cas complexes
Cette technologie permet également :
- De restituer les anatomies spécifiques des patients et de définir une stratégie d’alignement « moderne » si on le décide : alignement cinématique, restreint ou non, alignement fonctionnel…
- D’améliorer la prise en charge chirurgicale des cas les plus complexes, présentant des anomalies congénitales ou de fortes déformations suite à une fracture ou un cal vicieux après une ostéotomie par exemple.
L’avenir
Depuis les années 1990, les systèmes robotiques ne cessent de progresser. Les études ont montré qu’ils améliorent la précision du geste chirurgical et sa reproductibilité. Les interventions sont moins invasives, moins traumatisantes, préservant la musculature autour des articulations.
Avec des systèmes désormais matures, il est certain que la pose des prothèses de genou avec l’aide d’un robot se généralisera dans les 10 années à venir pour trois raisons :
- La pose de la prothèse est reproductible, ce qui élimine les erreurs grossières même en cas de genou « difficile » : on sait où on va, on peut décider de ne pas faire de bêtise (mauvais axe, laxité anormale, mauvaise course de la rotule…)
- Les données fournies par le système seront un jour opposables (la machine objective des données « ressenties ») et permettront de comparer la longévité des différentes prothèses
- Surtout les reculs à 10 ans indiquent depuis peu un bénéfice pour le patient dans les suites opératoires sur plusieurs critères de récupération avec moins de complications générales et une longévité accrue de la prothèse (Congrès SFHG mars 2025)

Conclusion :
2025 marque un virage dans la chirurgie prothétique du genou jusque-là perfectible :
– la philosophie de pose a changé et s’adapte désormais à l’anatomie native du patient avant la déformation du membre due à l’arthrose du genou : on passe d’un alignement mécanique pour tout le monde à un alignement cinématique ou fonctionnel : le même réglage pour tout le monde c’est fini !
– les gammes de prothèses se sont étoffées, ce qui permet une personnalisation des implants proposés : la même prothèse pour tout le monde c’est fini !
– le robot permet d’implanter plus précisément la prothèse et d’obtenir un genou axé, mobile et stable à tous les degrés de flexion avec une fonction rotulienne optimisée, augurant d’une meilleure satisfaction fonctionnelle : le genou lâche ou serré c’est fini !…
Les procédures robotiques permettent de standardiser davantage la chirurgie, ce qui réduit la variabilité des résultats d’un patient à l’autre et d’un chirurgien à l’autre.
En résumé, l’assistance robotique pour la pose de prothèses de genou présente de nombreux avantages, notamment en termes de précision, de personnalisation, de récupération, et de réduction des risques de complications.
Cependant, elle nécessite un investissement en formation et en équipement, ce qui peut limiter son accès dans certaines régions ou établissements.
L’acquisition du robot s’inscrit dans la politique du Dr Rouxel et de la Clinique Paris Lilas visant à faire de la chirurgie prothétique du genou un axe d’excellence dans l’Est parisien.
Son utilisation de façon routinière permettra d’offrir un service médical rendu amélioré, avec des avantages tant pour les patients que pour les chirurgiens.
A terme, cela permet d’espérer moins de complications futures comme l’usure prématurée ou la nécessité d’une nouvelle intervention.





No Comments
Sorry, the comment form is closed at this time.