Votre état nécessite la réalisation d’une prothèse au niveau du genou. De nos jours, c’est une intervention bien maîtrisée, de plus en plus pratiquée compte tenu de ses résultats fiables et de sa longévité. Cette fiche est destinée à vous en expliquer les grands principes, le but et les bénéfices attendus mais aussi les éventuels inconvénients ou complications qui peuvent toujours survenir.
Je vous demande de le lire attentivement et je reste à votre disposition pour vous exposer toute autre information complémentaire.
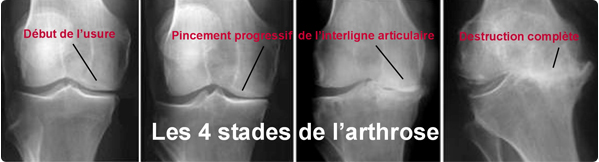
Qu’est qu’une arthrose du genou (gonarthrose) ?
On parle de gonarthrose lorsque le cartilage au niveau du fémur et/ou du tibia est détruit. Avec sa disparition l’os situé en dessous se retrouve à nu, le glissement devient plus difficile, ceci entrainant un enraidissement progressif. Cette arthrose du genou évolue de façon totalement imprévisible et différente d’une personne à une autre. Parfois elle se limite à une petite zone qui s’étend progressivement, parfois la destruction est majeure et atteint les trois compartiments du genou.
Si le traitement médical est inefficace, une prothèse va devenir nécessaire en fonction de la tolérance du patient. Néanmoins si on ne traite pas la douleur et la raideur vont s’aggraver, la marche va devenir difficile et l’autonomie réduite. Par ailleurs il risque d’y avoir des répercussions sur le fonctionnement d’autres articulations et de la colonne vertébrale. En tout état de cause c’est au patient de choisir le moment où sera implanté la prothèse sauf en cas de destruction osseuse progressive ou de faillite ligamentaire, ce qui risque de compliquer la mise en place de la prothèse. Dans ce cas, c’est au chirurgien d’avancer l’heure de l’intervention.
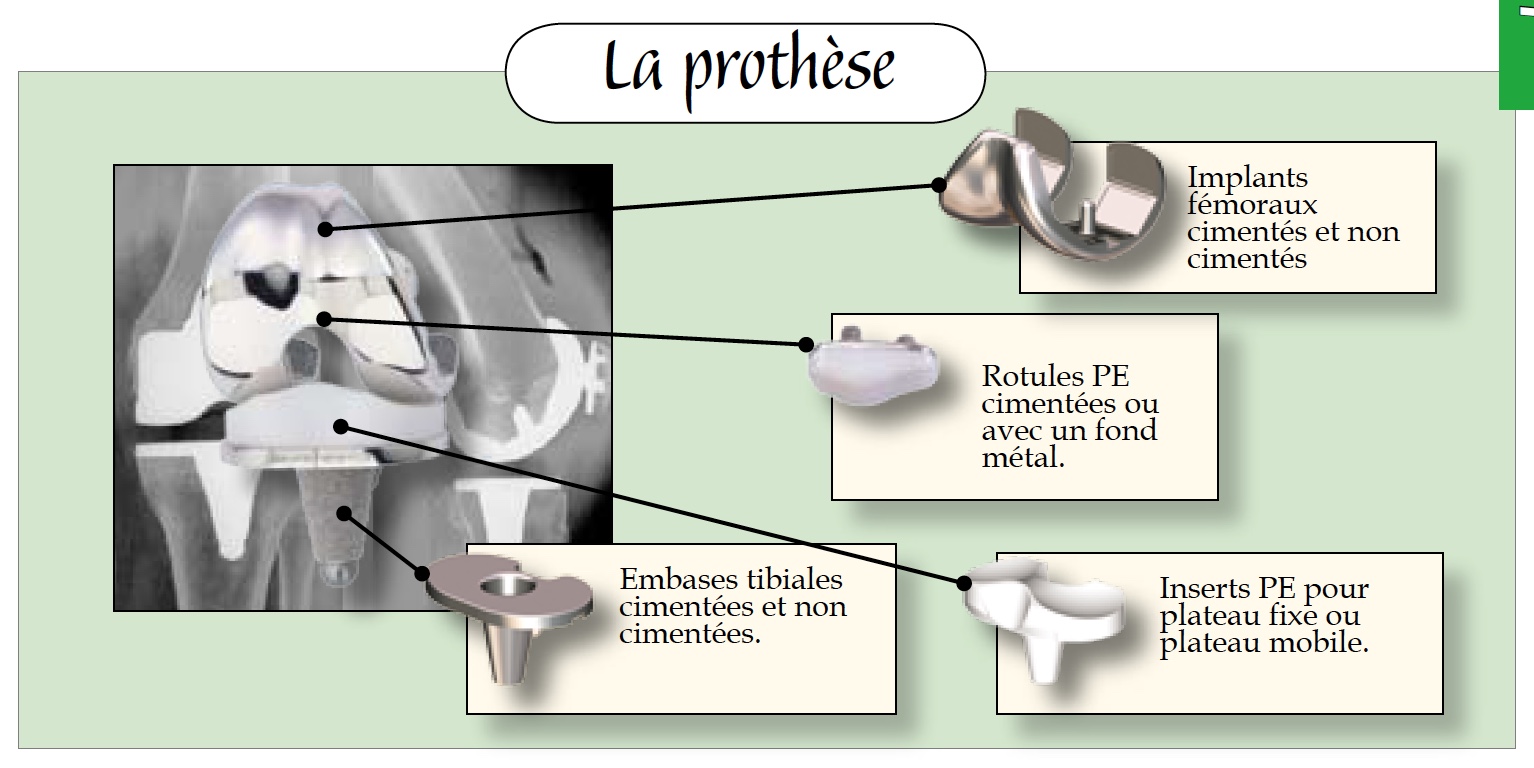
Qu’est qu’une prothèse de genou ?
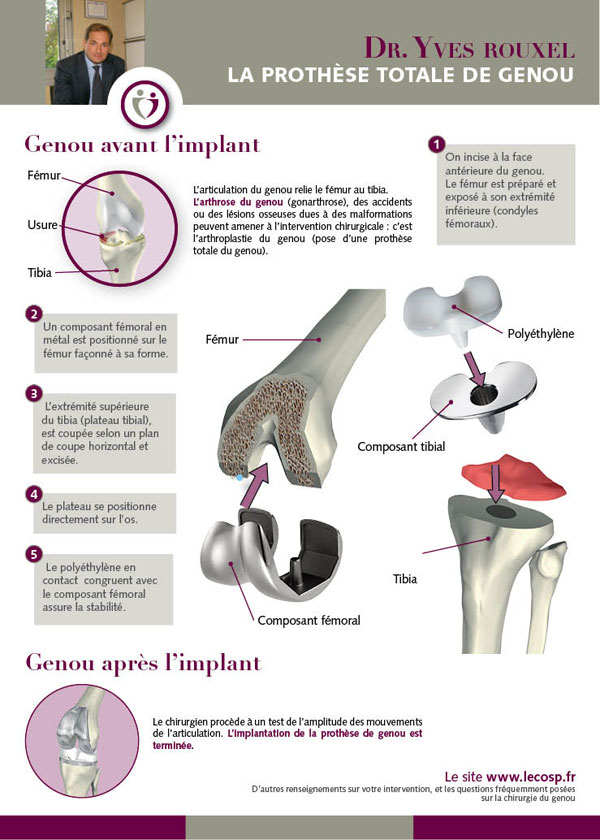
On entend par prothèse de genou le fait de changer une articulation endommagée par une articulation artificielle composée d’une pièce fémorale, d’une pièce tibiale et d’une pièce intermédiaire entre les deux.
La prothèse de genou est probablement l’arthroplastie la plus réalisée après la prothèse de hanche (40000 poses/an en France). L’augmentation des poses est régulière (intensification des accidents de sports, baby- boom), quant aux reprises chirurgicales pour usure, on prévoit 600 % d’augmentation des cas dans les 10 prochaines années aux États-Unis !!!
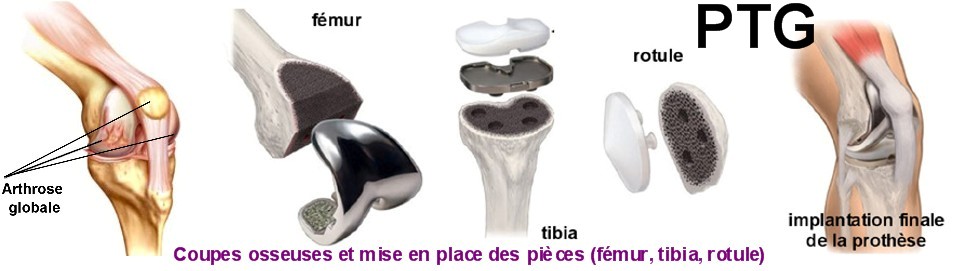
On en distingue deux grands types : la prothèse “totale” (PTG) si toute l’articulation est changée ou “partielle” si seule une partie de l’articulation est changée. On parle alors de prothèse “uni-compartimentaire » ou PUC.
Dans le cas de figure d’une prothèse totale, celle-ci peut être plus ou moins “contrainte” (la contrainte maximum étant la prothèse à charnière), le choix étant fait en fonction de l’usure osseuse et ligamentaire. A chaque genou correspondra donc un type de prothèse particulier (les prothèses à glissement sont les plus utilisées : elles permettent la qualité et la fiabilité des résultats actuels.
Les matériaux utilisés sont le métal pour les composants du fémur et du tibia et le polyéthylène à la fois pour la surface intermédiaire destinée à remplacer les ménisques et pour le surfaçage de la rotule.
Les prothèses de genou sont habituellement fixées à l’os par un ciment chirurgical. Parfois, le ciment est remplacé par un matériau recouvrant l’implant. Dans ce cas, il n’y a pas de stabilisation immédiate mais une stabilisation secondaire induite par la repousse osseuse autour de la prothèse. On parle alors de prothèse sans ciment. Des gestes associés sur les os ou les ligaments peuvent être nécessaires à l’implantation correcte d’une prothèse de genou. Ils peuvent êtres très variés suivant les cas.
A noter qu’il faut aussi prendre en compte les choix et les habitudes du chirurgien (le panel des prothèses de genou est pléthorique), car souvent il faut faire des compromis (mobilité, stabilité, risque d’usure de la prothèse).
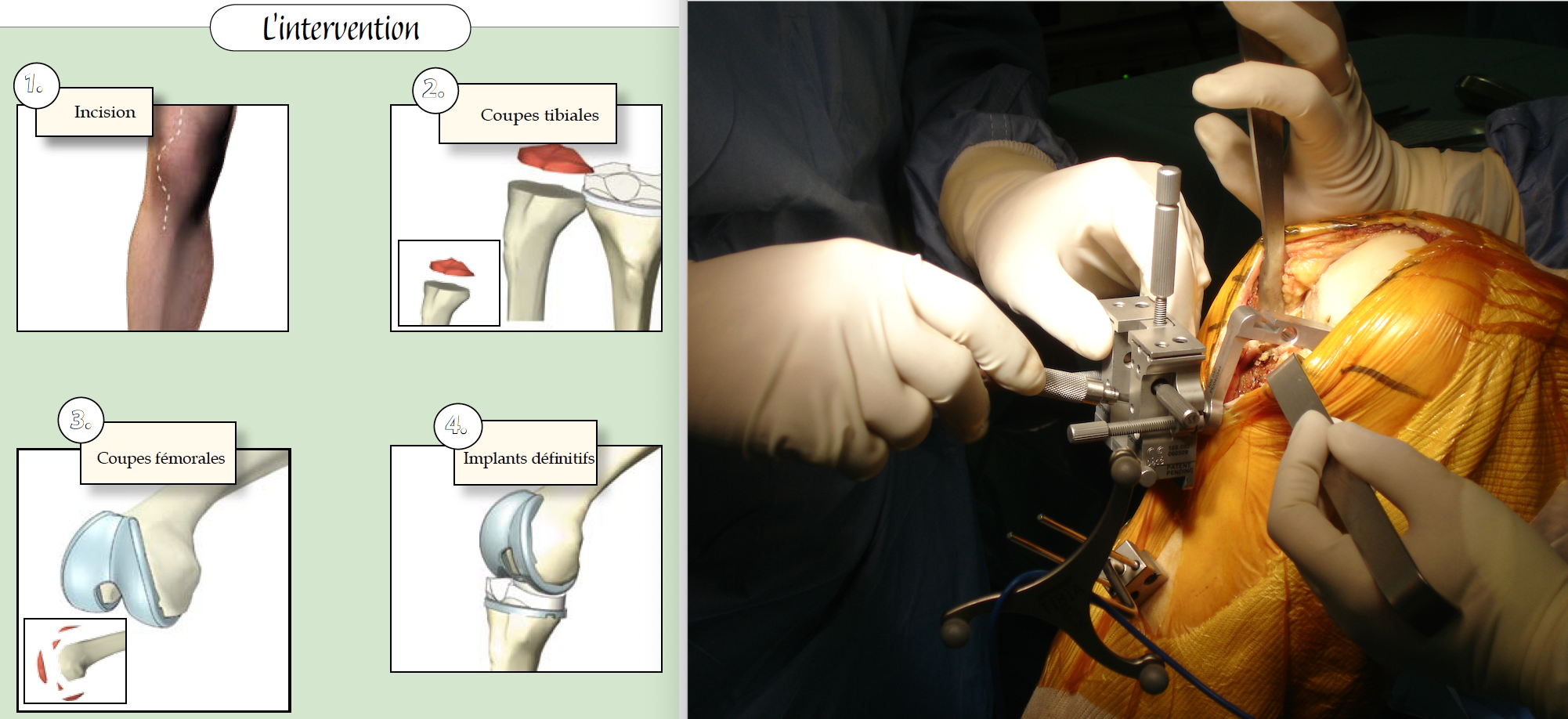
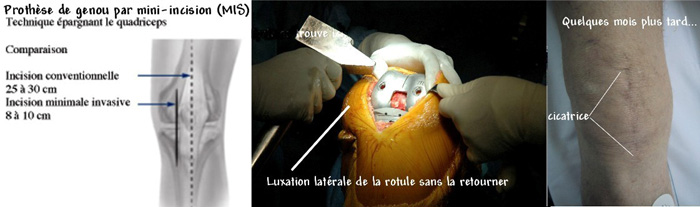
Dans la plupart des cas, cette intervention peut être réalisée de façon mini-invasive grâce aux instrumentations chirurgicales modernes et aux progrès des techniques d’implantation.
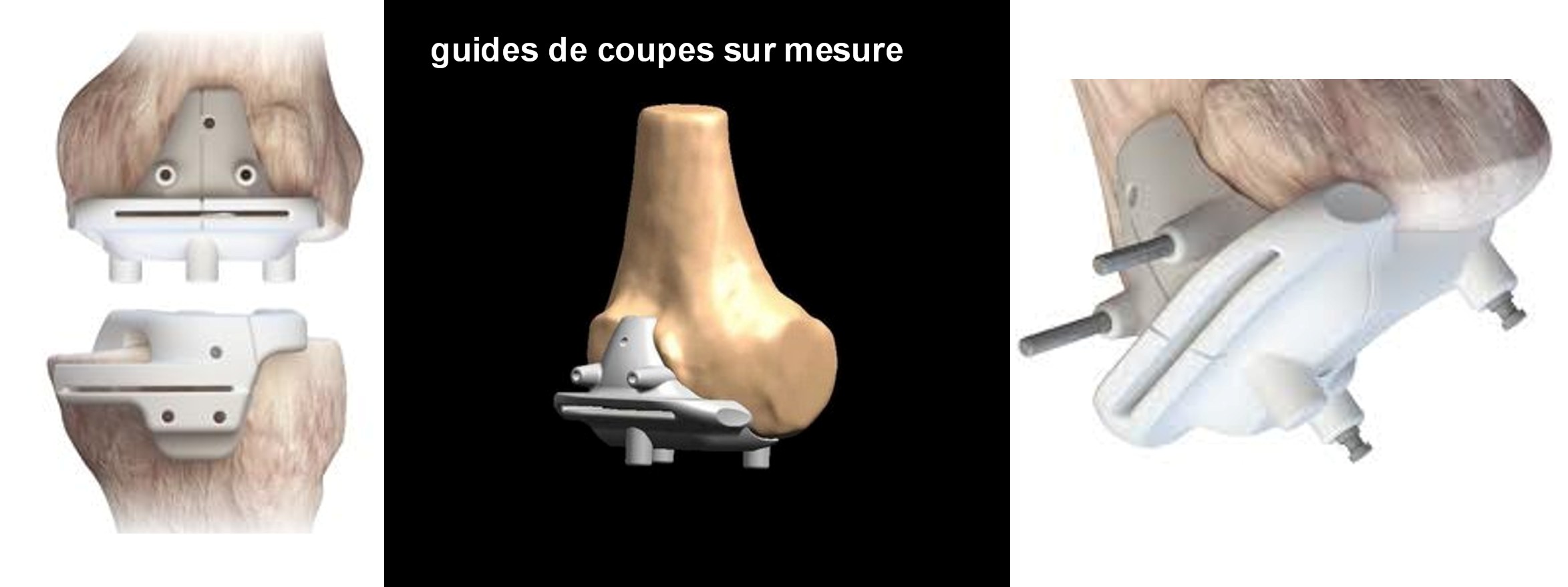
Elle peut être réalisée après une planification 2 ou 3D (voir page dédiée), après fabrication de guides de coupes sur mesure en utilisant des implants « standard » (technologie PSI, voir page dédiée), voire utiliser des implants réalisés totalement sur mesure en cas d’anatomie particulière (voir également page dédiée).
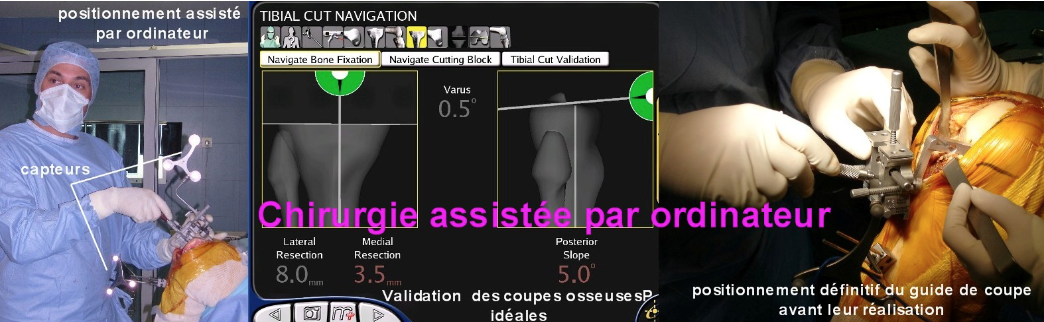
Elle peut aussi être menée sous le contrôle d’un ordinateur (on parle alors de chirurgie “naviguée” par ordinateur). Le bénéfice à long terme de ces nouvelles techniques de pose n’est toutefois pas encore clairement établi même si elles suscitent à l’heure actuelle un enthousiasme certain.
En tout état de cause, l’équation bon examen clinique – bonne indication de prothèse – bonne implantation de celle-ci reste en matière de prothèse de genou le garant du meilleur résultat fonctionnel.
Pourquoi une prothèse de genou est-elle nécessaire ?
La destruction du cartilage articulaire a des causes diverses (arthrose, arthrite inflammatoire, nécrose, séquelle de traumatisme osseux ou ligamentaire, tumeur…) mais toutes ces causes sont responsables de l’apparition des mêmes symptômes : douleur, enraidissement et au final incapacité fonctionnelle.

Le choix de la pose d’une prothèse sera défini en fonction de plusieurs paramètres :
Inefficacité d’un traitement médical bien conduit
État de santé actuelle et antérieur
Etat de la peau et des muscles
Degré d’usure cartilagineuse et osseuse ainsi que les conséquences de cette usure sur les ligaments
Absence de foyers infectieux chroniques (dentaires, pulmonaires, urinaires)
Résultat des examens complémentaires (radiographies +++, Scanner et/ou IRM)
Comment se préparer à cette intervention ?
Si vous êtes en surpoids, la perte de quelques kilogrammes est toujours bénéfique pour vos articulations. Nous vous conseillons de faire appel à une diététicienne ou à un médecin nutritionniste pour vous guider et vous surveiller.
Si vous êtes fumeur, profitez de cette occasion pour arrêter de fumer. Le tabac multiplie nettement les risques de complications infectieuses de cicatrice, le risque de thrombose vasculaire et de retard de consolidation osseuse. L’arrêt du tabac 6 semaines avant l’intervention diminue le taux de complications post-opératoire.
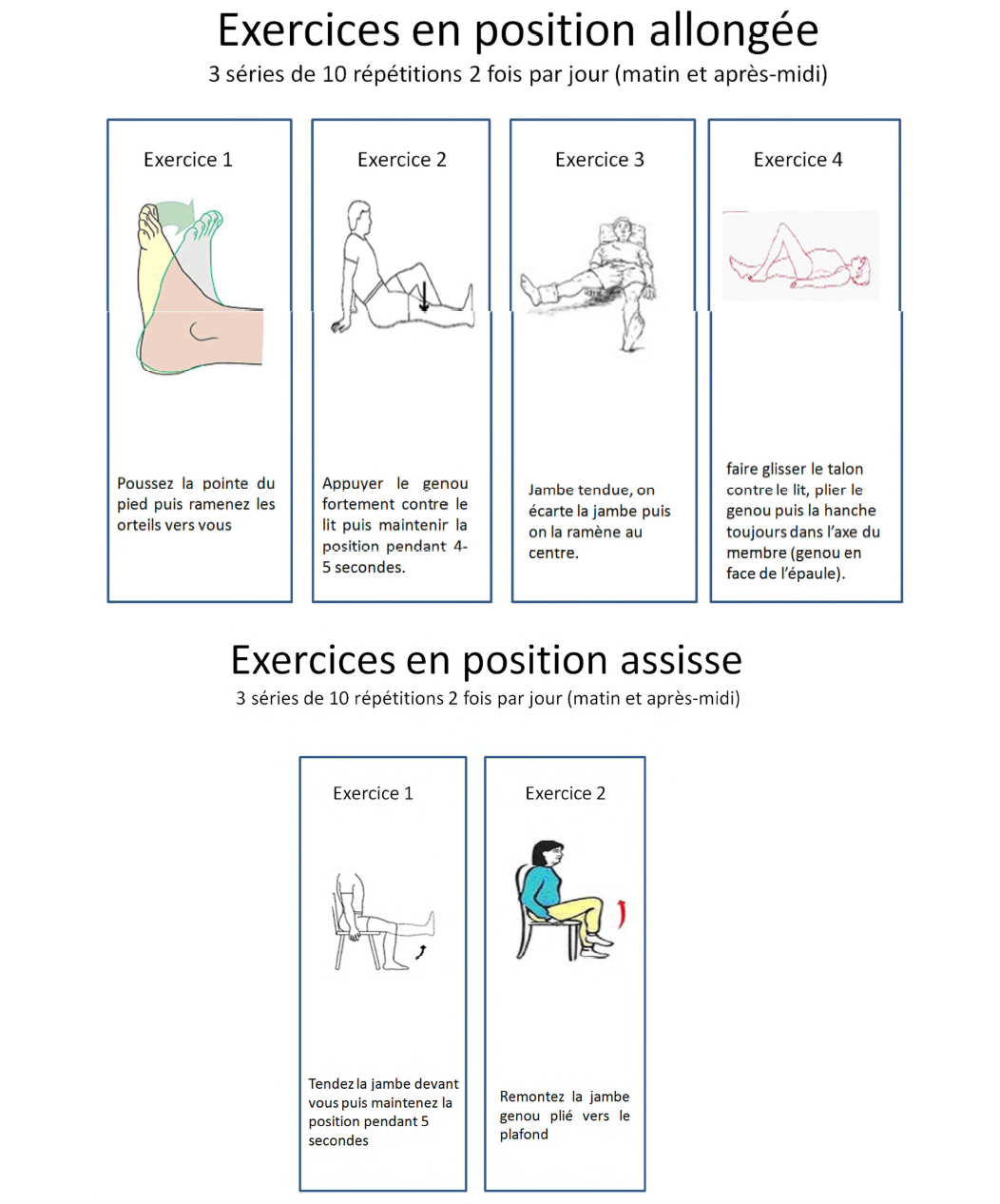
Quel que soit votre niveau d’activité physique, un renforcement musculaire préopératoire est bénéfique. Vous préparerez ainsi vos muscles à supporter plus facilement l’opération et à récupérer leur état antérieur plus rapidement. Des exercices en isométrie (contraction musculaire sans mobilisation) vous seront proposés et peuvent être facilement réalisés à la maison. Quelques séances de kinésithérapie préopératoire peuvent être prescrites par le chirurgien. Il est important également de prévoir les RDV avec votre kinésithérapeute pour la sortie de l’hôpital ou du centre de rééducation. Une série d’exercices faciles à faire à domicile vous seront proposées.
Comment va se dérouler l’hospitalisation ?
La durée habituelle d’hospitalisation est variable d’une personne à l’autre. Elle est en moyenne de 3 à 4 jours. Elle peut être réduite chez les patients les plus jeunes ou les plus en forme. Mais tout dépend de vous et de votre récupération, alors quand vous vous sentirez prêt à rentrer chez vous.
Le passage par un centre de rééducation n’est pas obligatoire mais il peut être proposé pour les personnes les moins autonomes, souffrant d’un autre handicap, ou qui ont un genou très raide.
Vous allez être hospitalisé pour la pose de votre prothèse, mais vous n’êtes pas malade. Il est important que vous retrouviez votre autonomie le plus vite possible. Cette récupération est variable d’une personne à une autre, mais elle passe pour tout le monde par les étapes suivantes :
Vous devez rester à jeun 6h avant l’heure d’intervention de tout aliment solide.
Il est tout à fait normal d’être un peu anxieux avant votre opération. N’hésitez pas à en parler aux professionnels qui vous accompagneront. Si besoin, on vous proposera un comprimé pour vous détendre 1h avant l’opération.
L’opération dure environ une heure et demie. L’anesthésie générale est généralement proposée, mais selon les cas et vos souhaits une rachianesthésie peut également être réalisée.
Après l’intervention, vous allez être surveillé pendant environ 2 heures en salle de réveil. Ce moment est important pour ajuster vos traitements contre la douleur, et gérer les éventuels petits ennuis (nausée, rétention urinaire,
anémie). Dans la grande majorité des cas, l’association de plusieurs antalgiques vous sera proposée par voie orale et suffiront à diminuer amplement les douleurs causées par la chirurgie. Dans ce cas, vous remonterez dans votre chambre avec une douleur faible, et vous disposerez des traitements suffisants pour la gérer si besoin.
Les perfusions et redons seront enlevés le plus rapidement possible pour vous donner une plus grande liberté dans vos mouvements. Le premier lever se fait avec l’aide d’une tierce personne, il vous sera proposé dès le soir même.
Les kinésithérapeutes vous guideront tout au long de votre séjour. Ils vous conseilleront sur les gestes à faire et ceux à ne pas faire. Ils vous proposeront des techniques et des exercices afin que vous récupériez au plus vite votre autonomie.
L’application de froid « cryothérapie » est un moyen très efficace pour diminuer l’inflammation, la douleur et le saignement. Il vous sera proposé des vessies de glace, plusieurs fois par jour à l’hôpital. Il existe également, une attelle qui permet à la fois de comprimer le membre et d’appliquer du froid « Attelle IGLOO », elle vous sera recommandée et entièrement remboursée si vous êtes sous le régime de la sécurité sociale et mutuelle (Prix environ 65 euros).
Comment va se dérouler cette intervention ?
Arrivée la veille et préparation cutanée. Signalez à l’infirmière toute fièvre récente même banale ou tout problème local, source potentielle d’infection (plaie, bouton, croûte…) : cela risque d’annuler l’intervention.
N’oubliez pas tous vos documents (en particulier les examens radiographiques).
Respecter les consignes propres à toute anesthésie (nourriture, boisson, tabac).
Généralement, une prémédication est prescrite (sédatif léger mais surtout relaxant). Descente au Bloc opératoire, anesthésie (locale, locorégionale ou totale suivant les cas).
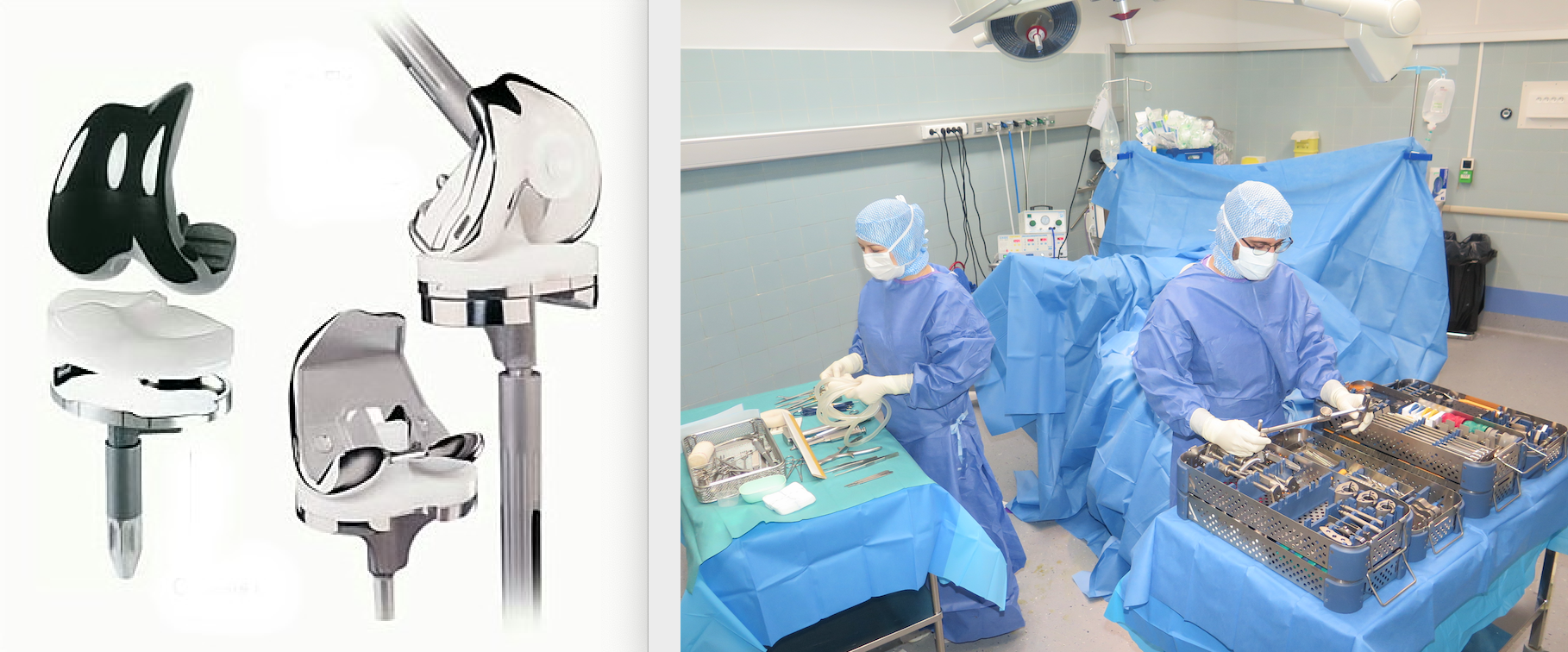
Vous serez entouré par une équipe qui vous prendra en charge à l’entrée du bloc opératoire. L’intervention se déroule dans une salle d’opération adaptée tout particulièrement à la chirurgie prothétique et orthopédique
Mise en place des champs opératoires stériles. Le geste chirurgical est alors réalisé (durée moyenne 1 heure à 2 suivant la complexité). Fermeture de la peau (fils résorbables). Contention par attelle amovible.
Cette intervention est encadrée par :
une antibioprophylaxie, débutée juste avant l’intervention et poursuivie 48 heures
une lutte contre les pertes sanguines (récupération du sang durant l’intervention, transfusion, stimulation de l’érythropoïèse selon les cas)
une prise en charge de la douleur (cathéter posé à la racine du membre ou pompe à morphine)
une couverture anticoagulante prolongée 4 semaines, associée au port de chaussettes de contention des membres inférieurs (45 jours).
Après l’intervention, le transfert en salle de réveil est obligatoire. Votre surveillance sera alors assurée par une équipe distincte de celle du bloc opératoire qui n’assure que le « réveil » et la surveillance post-anesthésique des patients. Ce personnel est spécialement adapté à l’étape post-chirurgicale immédiate. Elle agit en collaboration et sous contrôle de votre médecin anesthésiste et le chirurgien.
Après l’intervention, quelles sont les suites opératoires ?
Lorsque le médecin anesthésiste juge que vous pouvez regagner votre chambre, vous remontez en service d’hospitalisation chirurgicale. Votre membre est alors immobilisé dans une attelle de genou amovible.
Le premier lever est autorisé entre le 1er et le 3èmè jour selon les cas. Il doit être effectué en présence du kinésithérapeute qui saura vous assister et vous guider en toute sécurité.
Votre chirurgien, en liaison avec le kinésithérapeute, autorisera ou non la remise en charge et l’appui avec des cannes (fonction du patient, du type d’intervention, de la qualité osseuse et de la solidité primaire de la fixation des implants à l’os).

La rééducation du genou démarre généralement dès le lendemain de l’intervention : vous serez encouragé à mobiliser très vite votre genou grâce à un arthro-moteur (appareil permettant de faire fonctionner automatiquement votre genou en flexion-extension dans le respect de la douleur). Le but est double : éviter la fonte musculaire et récupérer les mobilités articulaires (ce qui est souvent rapide, l’objectif étant de maintenir 90° de flexion et surtout d’éviter l’apparition d’un flessum c’est à dire une raideur en extension).
La douleur n’est pas un obstacle à la mobilisation active du genou opéré puisque l’anesthésie de la jambe a été réalisée. En tout état de cause, des indications appropriées vous seront fournies par votre chirurgien, votre kinésithérapeute et éventuellement votre médecin rééducateur si vous partez ensuite en centre de rééducation. L’ablation de l’attelle ne se fera que si le quadriceps permet un bon verrouillage du genou lors de l’appui. L’abandon des cannes fera l’objet de consignes précises en fonction de vos progrès, des bilans radiographiques, de la tonicité musculaire et de la qualité de votre récupération fonctionnelle.
Ne prenez aucune initiative personnelle.
Des pansements de la cicatrice sont nécessaires tous les 2 à 3 jours, jusqu’à cicatrisation complète (15 jours). Un pansement adapté permet la prise de douches quelques jours après l’intervention (se donner 5 à 7 jours pendant lesquels la toilette est faite au gant).
Dès l’ablation des fils (J15/J17) vous pourrez reprendre des douches sans protection de la cicatrice. S’il persiste une ou deux croutes sur la cicatrice, ne soyez pas impatients, elles tomberont spontanément lors de l’essuyage lorsque la cicatrisation sera terminée.
Quel sera le type de rééducation après l’intervention ?
Selon votre état, la pathologie dont vous souffrez, le type de prothèse mise en place et la technique utilisée, la rééducation sera très variable. En général, on vous encouragera à faire fonctionner cette prothèse pour pouvoir récupérer la mobilité et la fonction musculaire mais un certain nombre de précautions devront être respectées.
Dans tous les cas de figure, il faudra :
Glacer régulièrement votre genou (vessie de glace, pack réfrigéré réutilisable)
Suivre les séances prescrites avec le kinésithérapeute
Poursuivre ce travail quotidiennement une fois le retour à domicile effectué
Mobilisation précoce : Il est important de mobiliser rapidement le genou opéré. Cette mobilisation vous sera
proposée dès le premier jour par l’équipe de kinésithérapie. La mobilisation articulaire passive obtenue grâce à l’utilisation d’un appareil motorisé « Arthromoteur (Kinétec) ». Il permet la réalisation d’une mobilisation lente et d’amplitude programmable par le patient et le thérapeute. Elle a pour objectif de lutter contre l’enraidissement de votre genou, de récupérer toute sa souplesse et sa flexion. La douleur provoquée par cette mobilisation précoce est normale. Et cette douleur est bien contrôlée par une analgésie locorégionale qui vous sera systématiquement proposée lors de la consultation d’anesthésie.
Avoir des objectifs en particulier marcher avec des cannes, monter et descendre les escaliers, savoir pratiquer des exercices d’auto-rééducation de façon quotidienne et disciplinée. (Voir page dédiée « Rééducation après une prothèse de genou »).
Comment se déroule la sortie ?
Le gros pansement initial et le drain sont retirés au 3ème jour après le début de la mobilisation du genou.
La durée moyenne d’hospitalisation est de sept à dix jours en moyenne. Un séjour en centre de rééducation est fortement conseillé avant le retour à domicile.
Si votre état le permet, la sortie est décidée. Ma secrétaire vous remet vos papiers : compte-rendu opératoire, ordonnance d’antalgiques et de produits pour les soins locaux, rendez-vous post-opératoire à 3 / 4 semaines, arrêt de travail (très variable en fonction du métier et du cas traité).
Vous effectuez les formalités de sortie puis vous quittez la Clinique avec la prescription d’anticoagulants et de bas de contention.

Quels sont les résultats à attendre de cette intervention ?
Il s’agit d’une intervention dont les résultats sont fiables avec des reculs prolongés.
Le principal bénéfice à attendre est la suppression des douleurs et une amélioration de la mobilité de l’articulation permettant l’augmentation du périmètre de marche.
Pour nombre de patients (75 %), ces chiffres témoignent de la transformation d’une douleur jugée permanente ou importante en une douleur nulle ou modérée voire occasionnelle.
Pour ces patients, la mobilité moyenne en flexion du genou est de 110°, la marche se fait sans canne, la montée des escaliers est pratiquement normale (la descente nécessite toutefois le recours fréquent à une rampe), le périmètre de marche est de l’ordre de trois kilomètres. Chez certains patients, le résultat est encore meilleur, autorisant une marche illimitée et une activité sportive légère ou la reprise d’une activité professionnelle. En règle générale, la conduite automobile est permise au terme du 2 ème mois.
Beaucoup de patients présentent après l’intervention une faiblesse musculaire (principalement au niveau du quadriceps). Celle-ci est liée à l’intervention mais aussi au fait qu’une articulation détruite et douloureuse voit sa musculature s’affaiblir avec le temps. La récupération se fait en plusieurs mois et finalement, il ne faut pas juger le résultat final avant 6 mois.

Quels sont les risques de la mise en place d’une prothèse de genou ?
Comme toute intervention, un accident anesthésique est possible. Il est actuellement rarissime. Malgré toutes les précautions préopératoires, il existe des risques à ce type d’intervention. Ces complications chirurgicales potentielles sont variées mais rares. Certaines sont communes à toutes les interventions portant sur le membre inférieur, d’autres sont plus spécifiques :
Risques généraux :
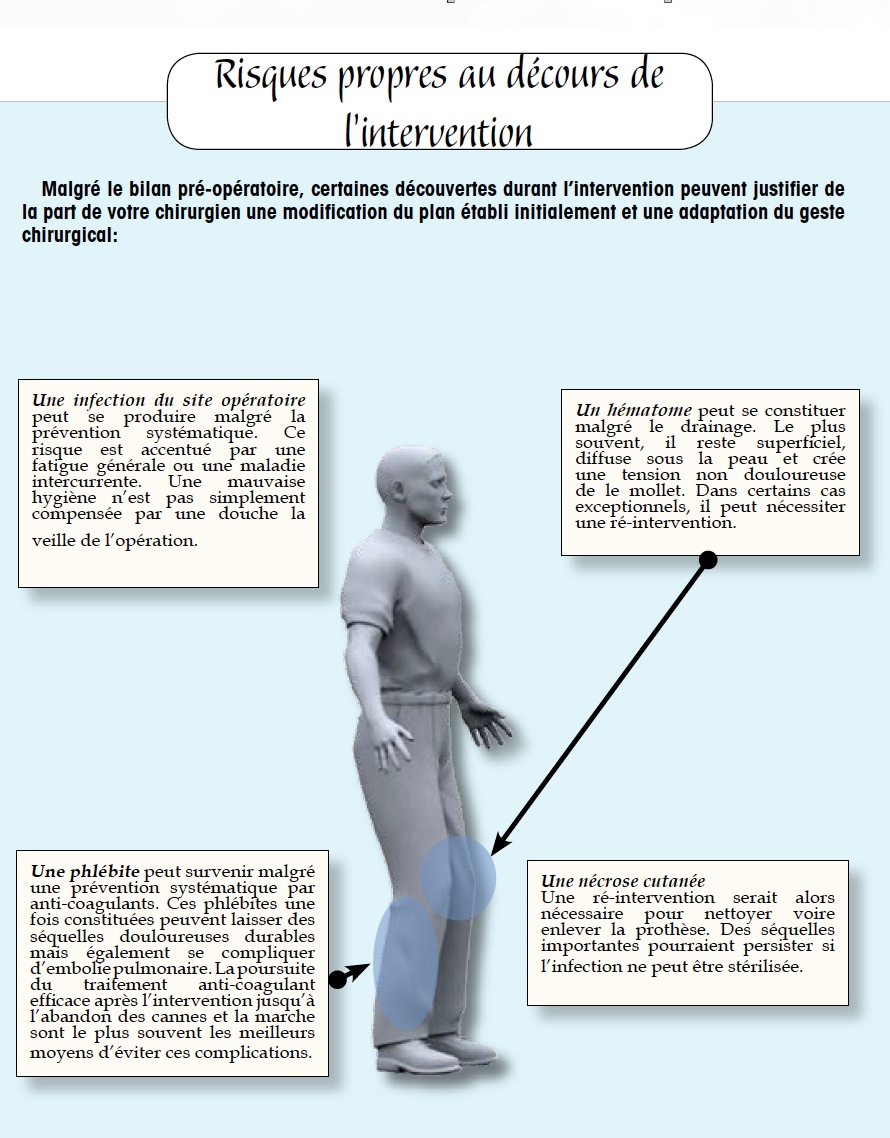
Hématome (pouvant justifier un drainage, voire une transfusion)
Troubles de cicatrisation (pouvant justifier des soins locaux ou une reprise chirurgicale de la cicatrice)
Troubles de la sensibilité par atteinte des petits nerfs sensitifs sous-cutanés
Blessure d’une veine, d’une artère
Élongation ou paralysie transitoire d’un nerf (exceptionnel)
Infection superficielle ou profonde (toujours redoutée et nécessitant le plus souvent une seconde intervention et un traitement antibiotique, elle justifie la préparation cutanée préopératoire et les mesures d’asepsie propres à toute intervention chirurgicale)
Complication thromboembolique (phlébite et/ou embolie pulmonaire). Elle peut survenir chez n’importe quelle personne opérée du membre inférieur et ce malgré la prévention par héparine en injection sous-cutané instituée de manière systématique, le port de bas de contention, la mobilisation du membre opéré de manière douce précocement débutée. Au moindre doute, un doppler de contrôle sera réalisé
NB : Si vous devez prendre l’avion après l’intervention, il est indispensable d’en parler à l’avance à l’anesthésiste ou à moi-même car l’avion augmente le risque de phlébite +++
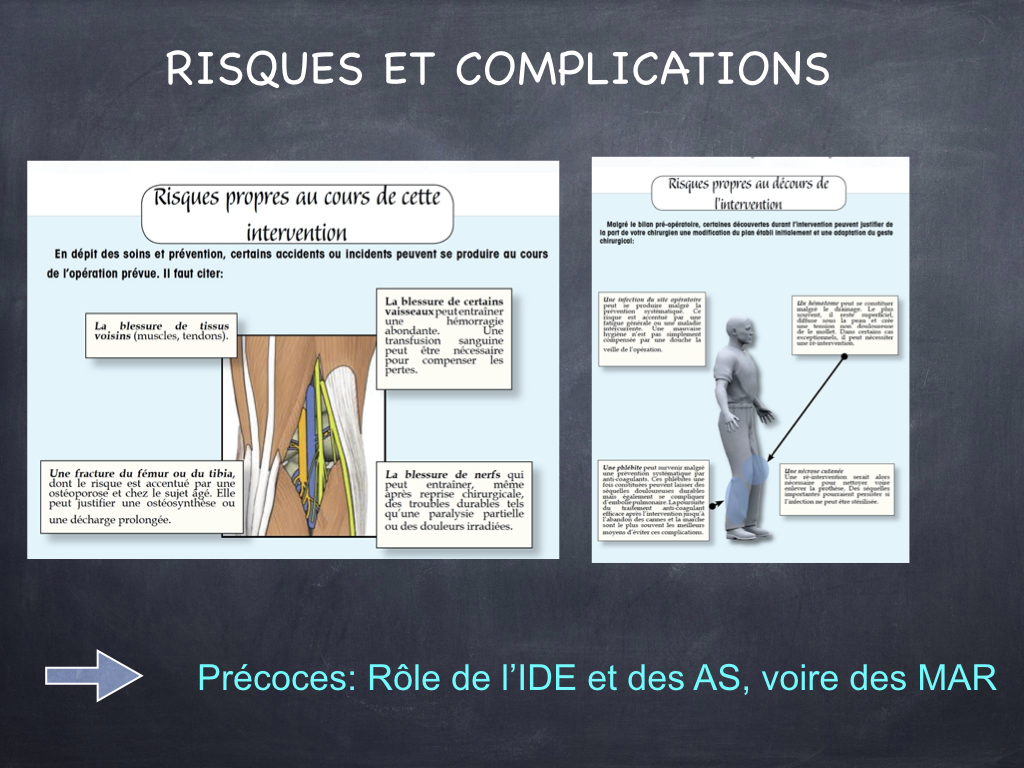
Risques spécifiques :
Des complications au cours de l’intervention : modification et/ou adaptation des gestes prévus en fonction des découvertes peropératoires, fracture autour de la prothèse (qui peut nécessiter une ostéosynthèse complémentaire), etc….
Défaut de cicatrisation avec au pire apparition d’une nécrose cutanée. Cela peut conduire à une reprise chirurgicale pour « fermer » et dans les cas les plus graves (infection de la prothèse) nécessiter l’ablation de celle- ci
Infection qui peut survenir dans les suites opératoires immédiates au niveau de la plaie comme plus tard plusieurs mois après l’intervention (on parlera d’infection hématogène c’est à dire véhiculée par le sang à partir d’un autre foyer infectieux). Elle nécessite un traitement antibiotique adapté au résultat des prélèvements. Elle peut conduire à des gestes chirurgicaux variés : nettoyage de la prothèse ou ablation temporaire ou définitive de celle-ci. Ce risque justifie le traitement de tout foyer infectieux potentiel : pulmonaire, dentaire, urinaire ou cutané (furoncle, ongle incarné, petit ulcère, plaie chronique.
Raideur : un genou opéré doit avoir des progrès de rééducation « linéaire » dans le temps. La flexion doit atteindre 90° en actif au bout de 10 jours, plus généralement avant. Pour éviter la formation d’adhérences qui bloquent le genou, une mobilisation manuelle en force sous une courte anesthésie pourra être proposée si ce résultat n’est pas obtenu
Douleurs résiduelles : Le plus souvent, elles sont résolutives en quelques mois. Elles peuvent durer parfois plus longtemps comme dans le cas des algodystrophies. Ces douleurs doivent faire rechercher une infection ou un problème mécanique. Un contrôle radiologique, un bilan biologique s’imposent alors. Si le doute persiste, une ponction articulaire à visée bactériologique sera réalisée en milieu chirurgical. Ces douleurs nécessitent exceptionnellement une ré intervention (cas d’une pose incorrecte ou d’une infection à bas bruit).
Une prothèse indolore ne doit pas faire oublier pour autant la nécessité d’un contrôle clinique et radiologique annuel.
Laxité résiduelle : fonction des compromis faits sur le plan ligamentaire et du type de contrainte de la prothèse utilisée. Elle est parfois gênante (sensation d’instabilité).
Descellement (que la prothèse ait été posée avec ou sans ciment) : sans cause apparente ou parfois en cas de surcharge pondérale ou de sur utilisation de la prothèse (c’est pourquoi on la réserve plutôt aux sujets âgés). Ce descellement peut conduire à un remplacement de la prothèse avant le délai prévu initialement.
Usure de la prothèse : cette usure se produit toujours bien qu’elle soit difficile à mesurer. Statistiquement, la durée de vie espérée est de 15 à 20 ans. Elle est parfois réduite, rendant nécessaire le changement de la prothèse. Cela témoigne de la fiabilité actuelle des prothèses du genou même si ces chiffres sont très variables d’un patient à l’autre et sont influencés par le type de prothèse utilisé (degré de contrainte +++). A un stade avancé, une reprise chirurgicale est souvent indiquée. Celle-ci est très variable (changement d’un insert en polyéthylène, changement d’une PUC pour une PTG, reprise d’une PTG par une autre…)
Les autres complications mécaniques sont représentées par les fractures autour de la prothèse et par les ruptures d’implants qui peuvent survenir soit spontanément soit à la suite d’une chute. Le plus souvent, cela nécessitera le changement de la prothèse.

A quel âge peut-on proposer une prothèse de genou ?
Classiquement, les prothèses sont réservées aux personnes de plus de 60 ans. Deux éléments ont fait évoluer cette notion :
Les gonarthroses précoces, que l’on voit de plus en plus (certains sports peuvent entraîner une usure prématurée du genou après rupture des ligaments croisés et des ménisques par ex)
Les nouveaux concepts de chirurgie « conservatrice et prothétique », mixant la pose d’une « petite prothèse » la PUC et des gestes associés (ostéotomie de réaxation, réfection du ligament croisé antérieur, association à une autre prothèse partielle), le but étant de réserver la « prothèse totale » à plus tard.
Tout dépend donc de la gêne, à laquelle il va falloir s’adapter. Une indication de prothèse peut donc être posée chez un patient jeune, handicapé par son genou malade.

Quelles sont les précautions à respecter après la mise en place d’une prothèse de genou ?
Les premières semaines :
A l’intérieur, faites des exercices simples et progressifs : exercez-vous à ramasser des objets au sol en vous pliant sur votre jambe opérée ; l’autre jambe est allongée en arrière.
Montez et descendez les escaliers en prenant une canne du côté du membre opéré et la rampe de l’autre côté. Apprenez à vous relever d’une chaise en vous appuyant de moins en moins avec les bras.
A l’extérieur, efforcez vous de sortir et de marcher quotidiennement. Ne faites pas de grandes enjambées même pour éviter un obstacle.
Au début, préférez les sols réguliers et plats. Ne vous encombrez pas de charges lourdes ou de paquets volumineux. Le bricolage et le ménage doivent obéir aux mêmes règles de sécurité que précédemment.

Ultérieurement :
Sachez que votre prothèse justifie une surveillance régulière. Un certain nombre d’accident peut encore émailler son histoire. La prévention est le meilleur moyen d’éviter les complications :
Son usure prothèse est un processus normal qui doit être contrôlé. Les contrôles cliniques et radiologiques doivent être pratiqués tous les 2 ans.
Une ostéoporose peut se greffer sur ce genou et augmenter le risque de fracture et/ou de descellement. Faites-vous contrôler régulièrement par une densitométrie et suivez les traitements proposés pour éviter ces accidents.
Surtout, sachez prévenir les infections car dans 95% des cas, l’infection d’une prothèse de genou survient à partir d’une localisation à distance. Vous devez donc prendre un certain nombre de précautions : entretenez vos pieds ; messieurs, faites surveiller votre prostate tous les ans. Mesdames, rééduquez votre vessie pour éviter une incontinence urinaire source d’infection. Tous les six mois, faites contrôler votre dentition chez un dentiste. Enfin, en cas de sensation fébrile, d’inflammation de la gorge, des bronches ou autre appelez votre médecin et décrivez lui la prothèse que vous portez.

Le sport et les activités :
La conduite automobile peut être reprise vers la 6 ème semaine
La reprise du sport se fait sous certaines conditions, à partir de deux à trois mois. Les sports dits « Pivot
/contact » type basket, volley, foot sont déconseillés, comme ceux à « impacts », sport de combat, rugby.
La reprise des activités sexuelles est possible dès qu’on le souhaite dans le respect initial des
mouvements douloureux
En conclusion :
La chirurgie prothétique du genou a comblé son retard par rapport à celle de la hanche même si les résultats sont difficilement comparables (résultats fonctionnels moindres mais population plus âgée moins demandeuse généralement).
Cela reste une chirurgie difficile avec des suites fastidieuses nécessitant une rééducation qui est capitale pour la satisfaction du patient, qui lui doit s’impliquer sur plusieurs mois.
Les complications potentielles énumérées plus haut sont nombreuses mais leur pourcentage de survenue a été radicalement réduit depuis une vingtaine d’années, pour atteindre des chiffres qui peuvent aujourd’hui être considérés comme incompressibles.
L’évolution concernant la conception des prothèses de genou ainsi que l’amélioration des techniques de pose ont permis d’atteindre ces résultats. Les dernières améliorations (abord mini invasif, navigation chirurgicale, planification 3D par IRM, guides de coupes personnalisés, programme de récupération fonctionnelle rapide, éducation approfondie du patient avec bilan pré et postopératoire avec kinésithérapeute et ergothérapeute) permettent d’espérer des suites post opératoires encore plus simples et de bénéficier des avantages suivants :
Diminution de la taille de la cicatrice et des douleurs après l’intervention
Diminution des saignements
Récupération fonctionnelle rapide et séjour hospitalier écourté
Retour précoce à une vie normale
Meilleure longévité de la prothèse
Néanmoins la mise en place d’une prothèse n’a pas pour but la reprise d’activités qui sollicitent trop le genou. Elles restent déconseillées pour ne pas compromettre l’avenir de la prothèse. Par contre, l’activité physique est conseillée et les gens actifs qui entretiennent leurs muscles ont de meilleurs résultats sur le long terme que les non-actifs.

Enfin, Il faut se souvenir de trois choses qui vont conditionner la qualité du résultat fonctionnel final :
Etiologie (la cause) de la destruction articulaire et état des structures osseuses et ligamentaires au moment de l’intervention mais aussi après la pose de la prothèse, une prothèse instable ou mal positionnée conduisant à une défaillance mécanique (douleurs, raideur, descellement, usure précoce).
Type particulier de prothèse utilisé (et toutes non pas les mêmes résultats) : ce choix découle des conclusions précédentes.
Qualité de la prise en charge et travail avec le kinésithérapeute immédiatement après l’intervention.

Télécharger le livret d’information PTG au format pdf
Télécharger l’ordonnance de rééducation après PTG au format pdf





No Comments
Sorry, the comment form is closed at this time.