Les tendinopathies (maladies du tendon) sont, quelque soit le site concerné, des pathologies fréquentes dues à un excès de contraintes lors d’une activité physique ou sportive. Les troubles tendineux représentent 30 à 50% de toutes les blessures liées au sport.
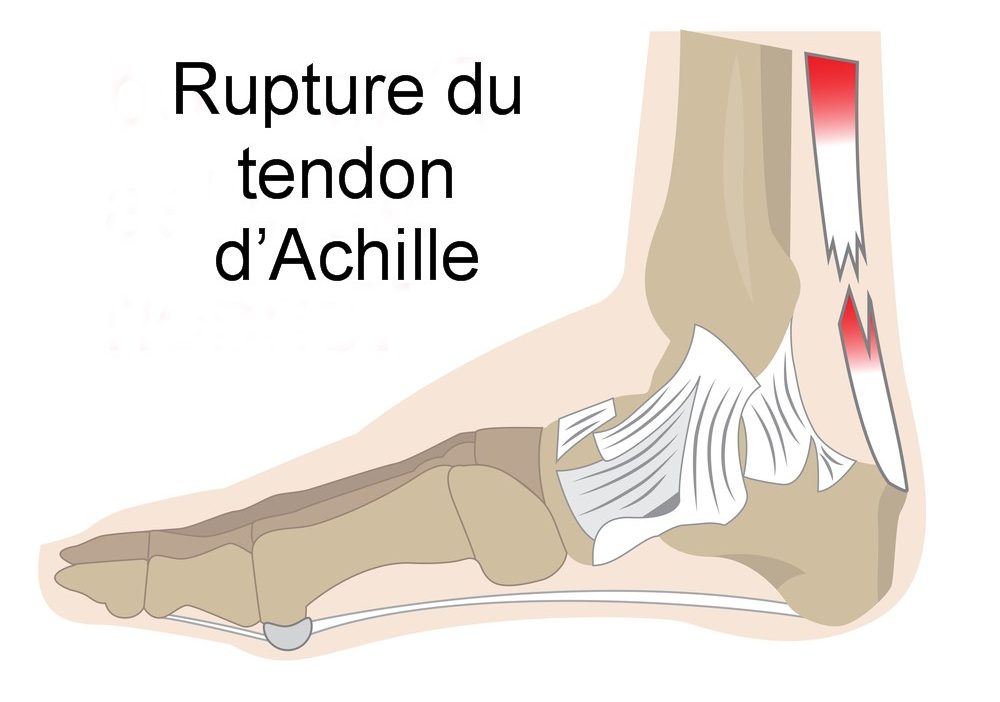
On distingue les tendinopathies d’insertion (enthésopathies), les tendinopathies du corps tendineux (forme corporéale), la péri-tendinite ou ténosynovite par atteinte de la gaine du tendon, la tendinose avec atteinte étagée du corps du tendon, la ténobursite et la rupture tendineuse partielle ou totale.
Rappel anatomique : le tendon est composé de 50 à 70% d’eau avec 75% de collagène de type I et d’autres molécules comme l’élastine, les glycosaminoglycanes et les fibroblastes qui expliquent les propriétés visco-élastiques du tendon capable de résister à une traction, à emmagasiner de l’énergie et à la restituer lors du mouvement. Il existe ou non des facteurs déclenchants favorisants ou aggravants la tendinite. Certains sont intrinsèques comme l’âge, une perturbation métabolique (comme une hyperuricémie), un déséquilibre avec le muscle sur lequel s’insert le tendon (gros muscle/petit tendon) ou d’autres troubles morpho-statiques comme une déformation du genou, un pied creux ou un valgus de l’arrière-pied pour les tendinopathies du membre inférieur.
D’autres facteurs sont extrinsèques comme les erreurs d’entraînement, un matériel utilisé inadapté, des modifications hormonales ou pondérales, des traitements en cours ou un antécédent d’infiltration, et bien sûr la désydratation.
Le diagnostic est facile si les trois critères suivants sont retrouvés : douleur à la palpation, douleur à l’étirement et douleur au testing isométrique (contraction contrariée).
Il faut ensuite trouver le tendon en cause et donc avoir une bonne connaissance de l’anatomie.
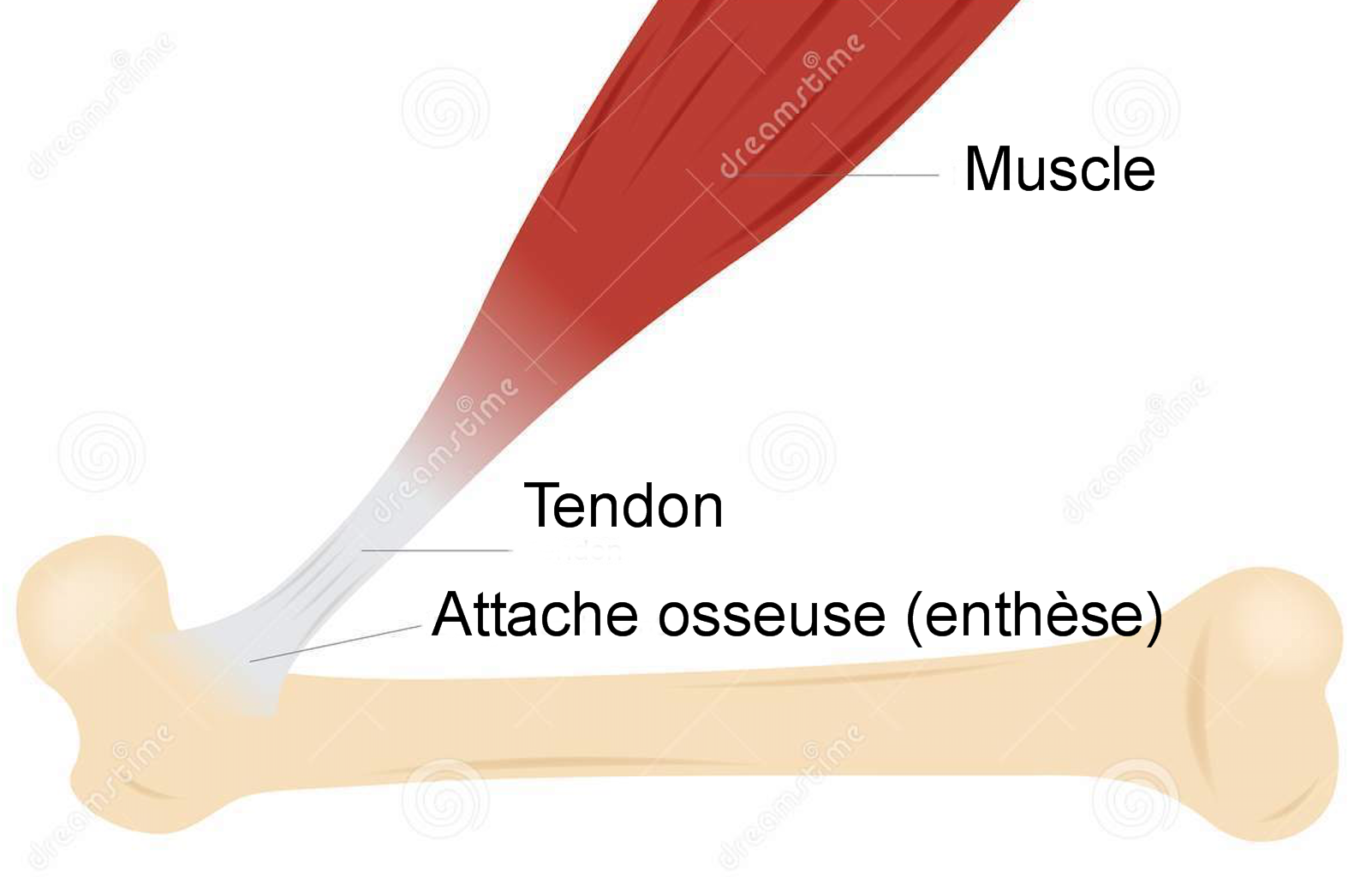
La classification de l’atteinte est celle de Blazina :
stade I : douleur après effort sans répercussion sur l’activité sportive,
stade II : douleur en début d’activité disparaissant après échauffement et réapparaissant après l’exercice,
stade III : douleur pendant et après l’activité avec altération progressive des performances sportives,
stade IIIbis : arrêt sportif,
stade IV : rupture tendineuse.
L’examen clinique d’une tendinopathie est standardisé recherchant les facteurs favorisants, affirmant le diagnostic avec les trois tests et, selon les formes, utilisant des tests dynamiques (exercices en charge, accroupissement, saut, marche etc…).
La chronologie d’une atteinte tendineuse répond à la séquence suivante : rupture de quelques fibres puis début de cicatrisation avec tissu de granulation à la troisième semaine et régénération complète à la fin du troisième mois. A ce stade : déficit de résistance à la traction de l’ordre de 30% puis amélioration progressive et récupération complète sur un an.
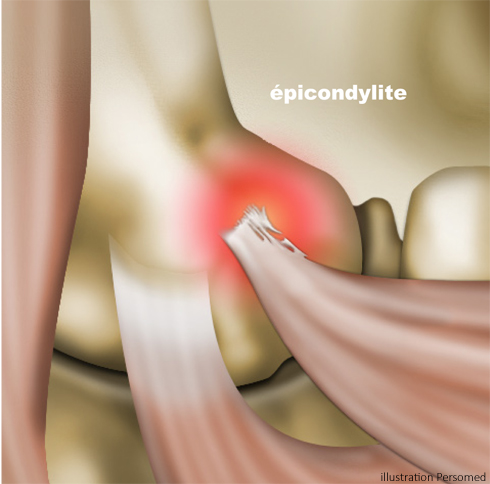
Dans les mauvais cas de figure il existe une mauvaise cicatrisation avec des foyers de nécrose, des nodules, des cavités kystiques ou des calcifications. A terme il existe un risque de rupture.
De façon générale il existe de nombreuses attitudes à la fois diagnostiques et thérapeutiques en fonction des cas du tendon en cause, du geste technique et du mécanisme de la pathologie tendineuse.
Radiographies, échographie et IRM sont les examens les plus souvent pratiqués pour faire le bilan des lésions et établir un pronostic.
Le traitement agira à la fois sur la ou les causes ainsi que sur les conséquences. Il est d’abord médical (premier niveau thérapeutique) puis modérément invasif (infiltration au second niveau thérapeutique) puis chirurgical (troisième niveau thérapeutique, si rupture ou traitement médical épuisé).
Premier niveau : le traitement médical comporte le repos et/ou modification des activités sportives, la correction d’un facteur favorisant ou déclenchant, des antalgiques et anti-inflammatoires per os ou locaux, une contention par attelle sans immobilisation stricte, de la rééducation fonctionnelle avec prise en charge spécifique (protocole de Stanish) relayé ensuite par une auto-rééducation quotidienne. La cryothérapie, le laser et la mésothérapie peuvent être proposés. Cette rééducation a pour but de favoriser la cicatrisation et de reprogrammer le complexe musculo-tendineux pour la pratique sportive. Diverses techniques sont utilisées en fonction des cas. Ensuite viennent les ondes de chocs radiales, particulièrement efficaces.
Deuxième niveau : l’infiltration classique d’un anesthésique avec un corticoïde à effet retard ayant pour objectif de traiter le syndrome inflammatoire et la douleur. Ce traitement permet d’effectuer plus facilement une rééducation efficace. Il reste controversé et ne doit pas être fait en intra- tendineux sous peine de risque de rupture. Il est réalisé au mieux sous contrôle échographique.
L’injection de PRP (Platelet Rich Plasma) est plus récente : il s’agit d’une technique moderne qui consiste à injecter dans le tendon un volume de concentré plaquettaire isolé à partir du propre sang du patient prélevé juste auparavant. Cette injection doit être réalisée sous contrôle échographique car le but est d’injecter dans la zone tendineuse lésée des facteurs de croissance qui vont entraîner un processus d’activation de cellules réparatrices stimulant la cicatrisation.
En pratique il faut réaliser un prélèvement sanguin qui sera ensuite placé dans une centrifugeuse qui permettra de séparer le concentré plaquettaire des autres éléments sanguins. C’est ce concentré qui est ensuite injecté dans la zone lésée sous repérage échographique.
Ce traitement nécessite un repos relatif de trois à six semaines en fonction du groupe musculo- tendineux concerné. Il constitue un réel espoir dans les tendinopathies rebelles après échec des traitements habituels. Surtout, il permet dans les trois quarts des cas d’éviter le recours à une chirurgie (au besoin en répétant deux à trois fois la méthode).
Troisième niveau le traitement chirurgical : il s’agit du traitement ultime d’une tendinopathie rebelle à tout traitement. Le pronostic final dépend du type de tendinopathie avec des meilleurs résultats pour les tendinoses et les péri-tendinites. Les délais sont longs en cas d’enthésopathie et de rupture partielle avec une reprise des activités sportives toujours supérieure à six mois…
Le principe est de renforcer le tendon en effectuant un peignage, en excisant les tissus pathologiques et en associant des geste osseux responsables d’un conflit éventuel si besoin.
Ce traitement était classiquement effectué de façon conventionnelle à ciel ouvert mais peut de façon récente se réaliser en per cutané ou même sous arthroscopie avec l’apport possible du repérage échographique (écho-chirurgie) de façon à repérer les zones pathologiques afin qu’elles soient traitées de façon chirurgicale voire, en associant au sein de la lésion, une injection de PRP.
En conclusion : les tendances actuelles sont :
la correction des facteurs favorisants,
l’association des injections de concentré plaquettaire sous repérage échographique, l’appui et la rééducation précoce avec un travail excentrique,
si nécessaire le traitement de la lésion tendineuse avec des techniques chirurgicales mini- invasives,
un programme de réathlétisation avec retour sur le terrain progressif et pré-établi afin de limiter le risque de récidive, d’entretenir l’élasticité et la résistance tendineuse.




No Comments
Sorry, the comment form is closed at this time.