1. A quoi sert le cartilage ?
Le cartilage normal, présent dans chaque articulation, est un tissu très spécialisé dont la fonction est double :
Protéger l’os sous-jacent des agressions biomécaniques dues à la pression de compression extérieure en répartissant la force des chocs (rôle d’amortisseur).
Permettre le glissement harmonieux des surfaces articulaires grâce à des propriétés d’élasticité et à la présence d’un liquide articulaire.
Le cartilage est épais de 1 à 4 mm suivant les articulations. Il est composé d’une matrice t de cellules spécialisées : les chondrocytes. Il n’est ni innervé ni vascularisé, ce qui équivaut à imaginer une barrière infranchissable avec l’os sous-jacent. Le cartilage de l’adulte, bien que solide, est malheureusement vulnérable : les traumatismes et les maladies l’agressant peuvent causer des lésions tissulaires irréversibles du fait d’un faible taux de régénération des chondrocytes.

2. Qu'est qu’une lésion cartilagineuse ?
En cas de lésion, la réparation spontanée aboutit au mieux à la formation d’un fibrocartilage cicatriciel dont les propriétés biomécaniques sont nettement inférieures à celles du cartilage hyalin, ce qui peut conduire à l’apparition ou la progression d’une arthrose. Dans la plupart des cas cependant, il n’y a aucune réparation, le cartilage restant étant soumis à des forces excessives, ce qui favorise son usure prématurée La destruction du cartilage articulaire a des causes diverses (arthrose, arthrite inflammatoire, nécrose, ostéochondrite, séquelle de traumatisme osseux, tumeur…) mais toutes ces causes sont responsables de l’apparition des mêmes symptômes : douleur, enraidissement et au final incapacité fonctionnelle.

3. Comment traiter une lésion cartilagineuse ?
Le traitement d’une lésion cartilagineuse est soit médical, soit chirurgical, soit les deux. Il est soit palliatif (médicaments, lavage articulaire, débridement, prothèse…), soit a comme but la stimulation de la moelle osseuse, ce qui aboutit à la création d’un fibro-cartilage (forages multiples, abrasion du cartilage, micro-fractures, spongialisation) soit il est plus ambitieux, c’est à dire réparateur. A l’heure actuelle, seules certaines techniques sont réparatrices et toutes sont chirurgicales. Il s’agit des greffes :
Les allogreffes.
Les greffes ostéochondrales multiples (mosaïcplastie).
Les greffes de chondrocytes après culture cellulaire.
En effet, seules ces techniques permettent de « réparer » (à des degrés divers) le cartilage puisqu’on entend par réparation cartilagineuse le fait de supprimer les signes fonctionnels (en particulier la douleur), de synthétiser un cartilage articulaire « normal »et de prévenir l’arthrose.
4. Pourquoi une réparation cartilagineuse est-elle nécessaire ?
Les lésions du cartilage articulaires suscitent depuis des décennies la curiosité des chercheurs et des chirurgiens puisqu’en absence de véritable « réparation », l’évolution spontanée est inéluctable : destruction progressive de l’articulation avec son cortège de symptômes cliniques. L’objectif est donc de prévenir l’arthrose en restaurant le cartilage hyalin par une approche la moins invasive possible sans compromettre la possibilité de réaliser une autre intervention chirurgicale en cas d’échec.
Ce traitement à l’heure actuelle ne concerne :
Que certaines articulations (genou+++, cheville).
Que les lésions focalisées sur un versant de l’articulation.
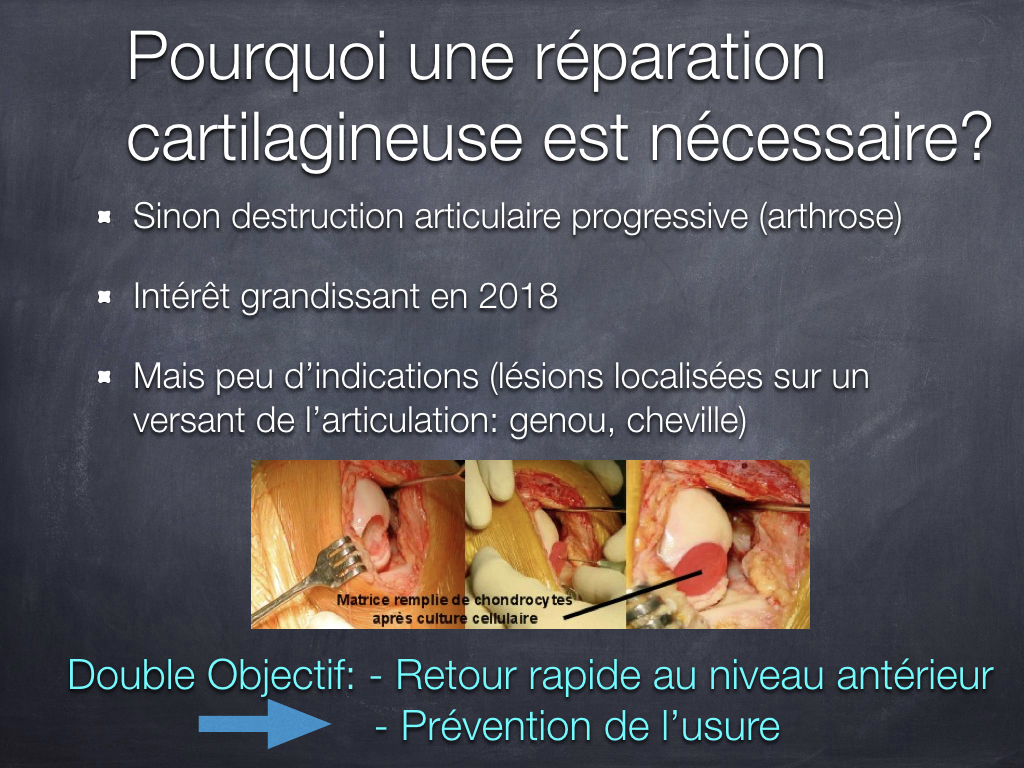
Cela réduit donc fortement les indications. En particulier, les pathologies les plus fréquentes (comme l’arthrose où l’usure siège des deux côtés de l’articulation) ne sont pas concernées par ce type de traitement.
En pratique, seuls 3 types de lésions représentent des indications à ce type de traitement. Il s’agit :
des lésions cartilagineuses isolées et symptomatiques après un traumatisme.
des ostéochondrites en zone portante avec mise à nu de l’os sous chondral.
des lésions cartilagineuses dans un contexte de rupture du ligament croisé antérieur.
5. Quels sont les différents traitements, qu’ils soient médicaux ou chirurgicaux ?
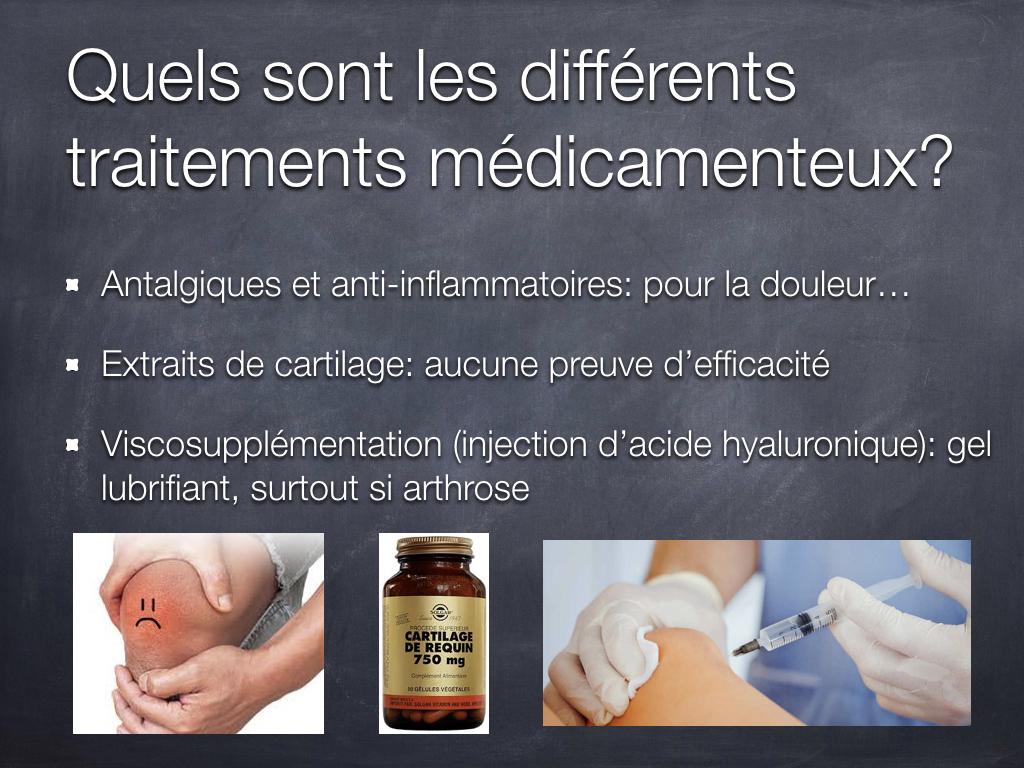
Alternatives médicales :
antalgiques, anti-inflammatoires : traitement symptomatique.
substituts cartilagineux et extraits de cartilage : aucune preuve d’efficacité.
visco-supplémentation (injection d’acide hyaluronique) : gel lubrifiant (surtout si arthrose).
Alternatives chirurgicales :
Conservatrice ou palliative (Élimination des débris microscopiques) :
Lavage arthroscopique.
Débridement.
Réparatrice (Formation de fibrocartilage par stimulation des cellules souches de la moelle de l’os sous-chondral).
Forages de l’os sous-chondral et technique des micro-fractures (et leur évolution les « microfractures plus »).
Abrasion cartilagineuse (chondroplastie abrasive).
Spongialisation.
Restauratrice (Reconstruction de la microarchitecture du cartilage pour restaurer ses fonctions biomécaniques et physiologiques), développées pour pallier aux inconvénients des méthodes traditionnelles :
Allogreffe ostéochondrale.
Allogreffe ostéochondrale.
Autogreffes ostéochondrales multiples en mosaïque (mosaïcplastie).
Autogreffe de chondrocytes.
Le choix du traitement sera défini en fonction de plusieurs paramètres :
Inefficacité d’un traitement médical bien conduit.
Localisation et étendue de la perte de substance cartilagineuse.
Degré d’usure cartilagineuse et osseuse.
Résultat des examens complémentaires (radiographies +++, Scanner et/ou IRM).
6. Quelles sont les avantages et les inconvénients des méthodes chirurgicales ?
Les critères d’inclusion doivent suivre le contexte étiologique, des critères cliniques (IKDC) et des critères anatomiques (classification ICRS 2000 : surface, situation, profondeur).
Lavage arthroscopique:
Elimination des débris cartilagineux, des enzymes et des médiateurs de l’inflammation. L’amélioration n’est que temporaire, en particulier en cas d’arthrose (effet « vidange-graissage »).
Débridement arthroscopique:
Elimination sous arthroscopie des corps étrangers libres, des clapets cartilagineux, des morceaux de synoviale, surtout si l’atteinte est post traumatique (moins d’effet en cas d’arthrose). 80% de bons résultats mais l’effet antalgique s’amenuise ou disparaît à seulement un an d’évolution.
Forages multiples et microfractures :
Consiste à effectuer des forages au poinçon ou à la mèche dans la perte de substance cartilagineuse tous les 2 à 3 mm sur une profondeur de 3 à 4 mm, l’objectif étant de perforer la lame sous chondrale, de manière à engendrer un tissus de réparation (fibro-cartilage). Nécessite 2 mois sans appui. Environ 75 % de bons résultats sur la douleur.
Avantages :
faible coût, facilité technique, pas de morbidité. Inconvénients et facteurs de mauvais pronostic : pas de création de cartilage hyalin, âge > 40 ans, arthrose, lésions anciennes, surface > 4 cm2.

Microfractures « + »
AMIC® est une technique par microfractures améliorée consistant à créer chirurgicalement de minuscules fractures dans l’os. Au cours du processus, des cellules souches quittent la moelle osseuse pour former ce que l’on appelle un caillot fibrineux dans la zone du cartilage lésé. Le caillot sanguin est recouvert et protégé avec Chondro-Gide® , une membrane de collagène. Non seulement cette greffe protège les cellules mais elle leur fournit également le stimulus approprié pour créer le tissu de réparation du cartilage.

En 2020, l’alternative est le BST Cargel dont le principe est identique.
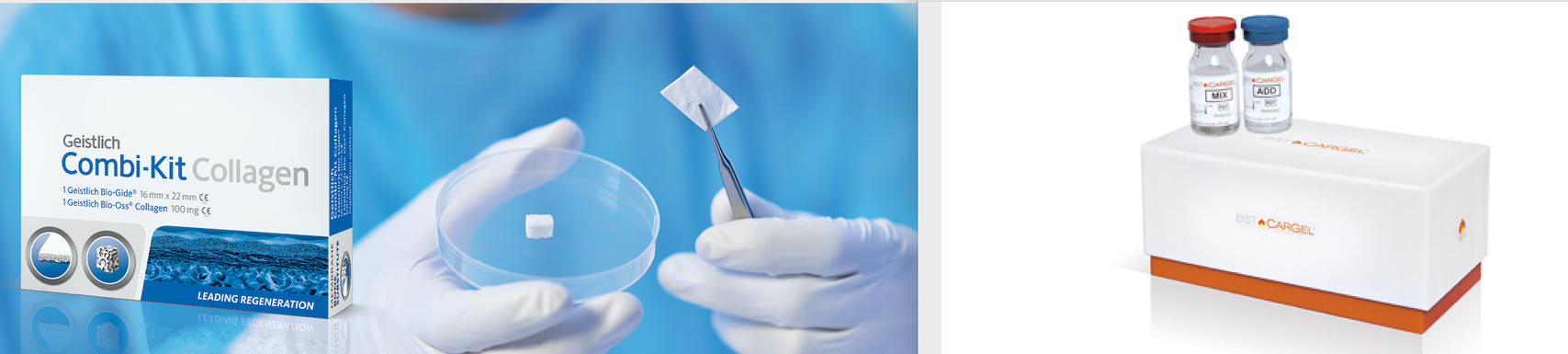
Principaux avantages : il s’agit d’une procédure en une seule étape, des lésions plus étendues auxquelles la microfracture seule ne convient pas peuvent être traitées. il s’agit d’une option de traitement avec un bon rapport coût/efficacité qui ne requiert ni biopsie ni culture cellulaire dans des laboratoires spécial.
Chondroplastie abrasive :
Consiste à abraser à la fraise motorisée toute l’épaisseur de cartilage et de générer une prolifération cellulaire à partir de la corticale, ce qui aboutit la aussi à un fibro-cartilage. 50 % de bons résultats, qui dépendent de la taille et de la localisation de la lésion. Technique un peu dépassée en 2020.
Spongialisation :
Consiste à retirer le cartilage, l’os sous chondral pour arriver jusqu’à l’os spongieux.
Technique plutôt ancienne et « rustique », peu employée (rotule+++), nécessitant une rééducation difficile.
Transplantation d’allogreffe ostéochondrale :
Transplantation d’une greffe fraîche de cadavre destiné à remplacer le défect cartilagineux
Très bons résultats à 5 ans (75 % d’amélioration malgré la faiblesse de la viabilité cellulaire) mais risque de réaction immunologique et de transmission virale. Quasiment non utilisé en France pour cette raison.

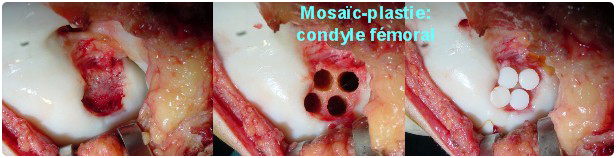
Transplantation d’autogreffes ostéochondrales multiples (mosaïcplastie)
Plusieurs auteurs ont proposé depuis une vingtaine d’années d’utiliser non pas une autogreffe ostéochondrale monobloc mais un ensemble de petits cylindres ostéochondraux mis côte à côte permettant ainsi de respecter le rayon de courbure de la surface articulaire. L’intérêt de cette technique est représenté par l’intégration de la partie spongieuse de la greffe qui fusionne avec le lit spongieux receveur et par l’intégration du cartilage transplanté au cartilage hyalin adjacent par l’intermédiaire d’un fibro-cartilage se formant entre les différentes greffes. A 10 semaines, la zone greffée contient 70 % de chondrocytes…

Avantages : technique en un temps, peu onéreuse, pas de risques infectieux spécifiques, apport d’un tissu cartilagineux vivant.
Inconvénients : difficultés à couvrir de larges pertes de substance >3 cm2 d’où le recours possible aux allogreffes ou aux greffes de chondrocytes) et difficultés techniques sous arthroscopie en cas de multiples greffons.
Transplantation de chondrocytes autologues :
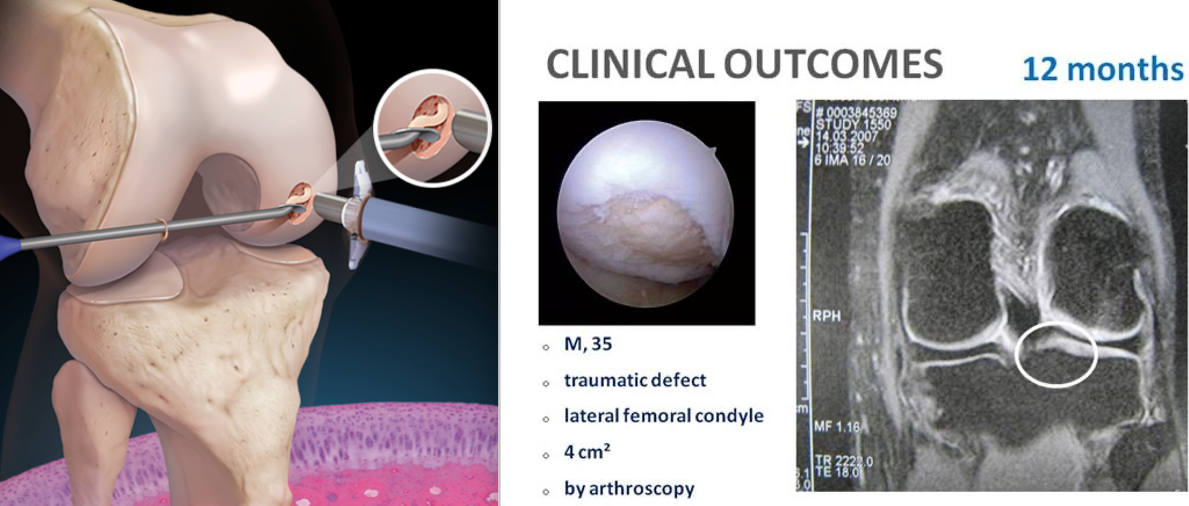
Le principe est la mise en culture de chondrocytes matures prélevés chez le receveur qui sont ensuite réinjectés dans la perte de substance cartilagineuse, l’étanchéité étant assurée par un lambeau périosté ou plus récemment grâce à l’intégration des cellules au sein d’une matrice ou d’une membrane.
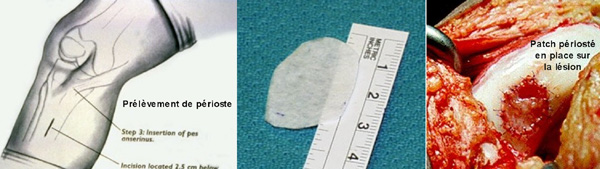
Trois temps sont nécessaires : Le premier temps consiste, sous arthroscopie à faire un prélèvement de cartilage sain Dans une zone non portante du genou à l’aide d’une curette. Ce prélèvement est adressé à un laboratoire de culture Cellulaire agréé, pour y subir une mise en culture. Après trois semaines, la culture retourne au patient.
Plusieurs flacons contenant une douzaine de millions de cellules dont la viabilité est assurée au dessus de 80%.
Le troisième temps est l’implantation de la culture cellulaire sous un patch périosté étanche ou grâce à l’emploi d’une Matrice. L’appui est interdit 6 semaines.

Ceci repose sur une biotechnologie lourde et onéreuse. Les données cliniques actuellement disponibles sont encourageantes Sur l’efficacité clinique mais d’interprétation difficile. La technique chirurgicale avec lambeau périosté évolue vers l’utilisation de matrice ou membrane.

Les techniques utilisant des matrices sont en cours d’évaluation. Les matrices apporteraient des avantages techniques : absence de prélèvement et de suture du périoste, possibilité d’implantation sous arthroscopie et un avantage biologique par une meilleure répartition spatiale des chondrocytes. Néanmoins des questions demeurent sur le choix de la matrice.

On réserve ce type de traitement à un patient âgé de 15 à 45-50 ans en tenant compte du niveau d’activité physique, avec une perte de substance chondrale traumatique unipolaire symptomatique (score subjectif IKDC ou ICRS inférieur à 55) préférentiellement du condyle fémoral.

L’idéal serait un traitement véritablement réparateur (chondrocytes), contrôlé (pas de prolifération anarchique), ne nécessitant pas l’ouverture du genou (donc par arthroscopie), accessible financièrement…
En 2020, l’équation n’est pas encore résolue, même si des résultats intéressants sont publiés.
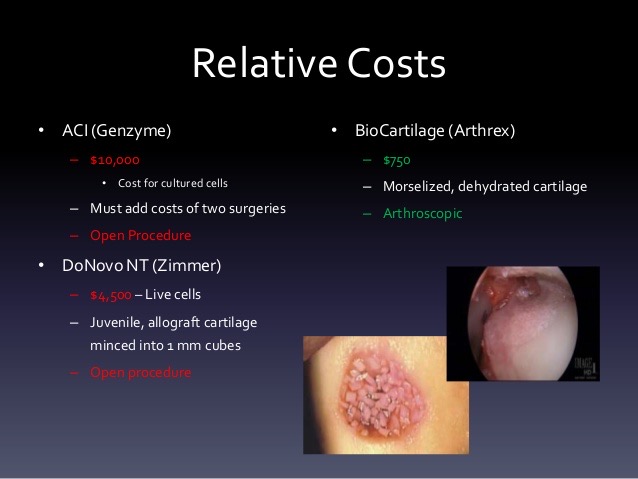
Surtout, les couts et l’accessibilité à ces techniques différent suivant les types de procédures utilisées.
Autres techniques :

D’autres techniques sont en phase d’expérimentation depuis quelques années, encore en phase d’expérimentation avec des résultats toujours préliminaires en 2020.

7. Quelles sont les indications ?

De 1 à 3 cm2 : mettre en balance les microfractures, les autogreffes ostéochondrales et la greffe de chondrocytes autologue.
De 3 à 8 cm : mettre en balance autogreffe ostéochondrale ou la greffe chondrocytaire Au-delà de 8 cm2 la greffe de chondrocytes n’est pas recommandée.
Dans tous les cas, ces traitements ne se conçoivent que dans un environnement mécanique intact ou corrigé (ligaments, ménisques, axe fémoro-tibial).
Dans tous les cas, ces traitements ne se conçoivent que dans un environnement mécanique intact ou corrigé (ligaments, ménisques, axe fémoro-tibial).

8. Quelles sont les contre-indications du traitement réparateur ?
Les contre-indications ont été scindées en contre-indications strictes et en contre-indications relatives.
Les contre-indications strictes sont :
Toutes les pathologies inflammatoires et synoviales ; – l’arthrose.
L’arthrose.
Les lésions en miroir.
Les lésions inférieures ou égales à 1 cm2.
La méniscectomie totale.
Les contre-indications suivantes sont par contre relatives :
le surpoids.
le tabagisme.
une mauvaise compliance au traitement.
9. Conclusion
Nous sommes actuellement au début de l’ère moderne du traitement chirurgical des pertes de substance cartilagineuses. Cependant, aucune équipe ne dispose actuellement d’un recul suffisamment long pour pouvoir conclure, à long terme, sur les différents procédés décrits.







No Comments
Sorry, the comment form is closed at this time.